Overactieve blaas
Adviezen na een behandeling met botuline-toxine
U heeft een behandeling met botuline-toxine gehad vanwege een overactieve blaas. Het is van groot belang dat u na de behandeling een aantal adviezen opvolgt. De adviezen staan op deze webpagina.
Specialismen en team
Afspraak en contact
Vragen of aanvragen van herhaalrecepten via E-consult in patientenportaal mijnHMC
Ook kunt u ma t/m vr contact opnemen met de polikliniek Urologie
HMC Cijfers
205.000
eerste polikliniek consulten
32.000
klinische opnames per jaar
155.000
verpleegdagen
60.000+ patiënten per jaar op de SEH
350
medisch specialisten
Ankers
Over overactieve blaas
U heeft een behandeling met botuline-toxine gehad vanwege een overactieve blaas. Het is van groot belang dat u na de behandeling een aantal adviezen opvolgt. De adviezen staan op deze webpagina.
Voldoende drinken
Er is vocht nodig om de blaas goed te spoelen. Daarom is het goed om dagelijks minimaal twee liter te drinken (twee liter is tien glazen of twaalf kopjes). U kunt water, sap, melk, limonade, thee, koffie en soep drinken. U kunt het beste drinken tussen het ontbijt en het avondeten. Als u in de loop van de avond te grote hoeveelheden drinkt, bestaat de kans dat u gedurende de nacht een of meerdere keren moet opstaan om te plassen.
Het is belangrijk dat u in de eerste week na de behandeling niet meer dan één glas per dag drinkt van een alcoholhoudende drank.
Pijn
Als u pijn hebt, mag u tot maximaal drie keer per dag twee tabletten 500 mg paracetamol innemen. U kunt het gebruik van dit medicijn afbouwen als de pijn afneemt.
Bloedverdunnende medicijnen
Als u voor de operatie bloedverdunnende medicijnen gebruikte zoals carbasalaatcalcium (Ascal®), acenocoumarol (Sintrommitis®) of fenprocoumon (Marcoumar®), mag u deze weer gaan gebruiken als uw uroloog dit heeft voorgeschreven. Voordat u naar huis gaat, hoort u van de arts of verpleegkundige wanneer u de antistollingsmedicijnen weer moet gebruiken.
De periode na de behandeling
Soms kan na de behandeling de urine iets bloederig (roodgekleurd) zijn. Dit komt doordat er op 10 tot 25 plaatsen in de blaasspier met een injectienaald vloeistof ingespoten is. U hoeft daar niet van te schrikken; dit is een normaal genezingsproces.
Om de genezing te bevorderen, is het verstandig om gedurende twee weken niet te fietsen. Het kan drie dagen tot drie weken duren voordat u resultaat merkt van de behandeling. Botuline-toxine werkt zes tot twaalf maanden. Als het middel uitgewerkt is, kan de behandeling herhaald worden.
Seksualiteit
Geslachtsgemeenschap na deze behandeling is toegestaan.
Complicaties
Als u thuis last krijgt van de onderstaande klachten, dan adviseren wij u om contact op te nemen met uw uroloog:
- Bij koorts boven 38,5˚C of als u langer dan 24 uur 38,0˚C koorts heeft.
- Als u niet meer kunt plassen, of niet volledig meer kunt uitplassen. Wacht u in dit geval niet langer dan 12 uur om het ziekenhuis te bellen.
- Als u hevige buikpijn heeft die niet verdwijnt na het innemen van pijnstillers.
- Als u meerdere dagen last heeft van bloed in de urine en het bloeden niet minder wordt en de urine donkerrood van kleur is.
- Als u zoveel moeite heeft met plassen dat u het gevoel heeft de blaas niet helemaal leeg te kunnen plassen.
- Als u veel vaker moet plassen dan voor de behandeling het geval was.
Contact
Deze webpagina geeft algemene informatie over de behandeling. Heeft u na het lezen van de webpagina nog vragen kijkt u dan op www.allesoverurologie.nl.
Continentie consulent: 088 979 60 24
Uw vragen kunt u ook stellen via e-consult via het patiëntenportaal ‘mijnHMC’. Kijk op: www.haaglandenmc.nl en kies voor ‘Mijn HMC’.
Houd uw DigiD code gereed.
Bij spoed bel de Spoedeisende Hulp van HMC Westeinde: 088 979 23 80.
Voeding bij acute zorg
Bent u opgenomen in ons ziekenhuis en krijgt u acute zorg? Dan verdient uw voeding extra aandacht. De diëtisten van HMC zorgen voor een dieet dat is aangepast aan uw persoonlijke situatie.
Specialismen en team
Afspraak en contact
088 979 28 30
ma t/m vr van 08.00 – 16.30 uur
dietetiek@haaglandenmc.nl
HMC Cijfers
205.000
eerste polikliniek consulten
32.000
klinische opnames per jaar
155.000
verpleegdagen
60.000+ patiënten per jaar op de SEH
350
medisch specialisten
Ankers
Over voeding bij acute zorg
Bent u opgenomen in ons ziekenhuis en krijgt u acute zorg? Dan verdient uw voeding extra aandacht. De diëtisten van HMC zorgen voor een dieet dat is aangepast aan uw persoonlijke situatie.
Belang van voeding
De diëtisten van HMC weten alles van voeding en diëten. Goede voeding draagt bij aan een betere conditie en sneller herstel. Ook werkt de juiste voeding ondersteunend bij de behandeling van uw ziekte.
Acute zorg
Bij acute zorg kan er sprake zijn van een levensbedreigende situatie. Maar het gaat bij deze vorm van zorg ook om andere problemen, die niet levensbedreigend zijn maar wel direct behandeld moeten worden.
Voeding bij acute zorg
Bij acute ziekte is het soms noodzakelijk dat u (tijdelijk) speciale voeding krijgt. Dit kan op verschillende manieren, waaronder:
- voeding via een slangetje dat via de slokdarm naar de maag loopt (sondevoeding);
- voeding via een infuus dat direct naar de bloedbaan loopt (parenterale voeding).
Wij berekenen uw voedingsbehoefte en stellen zo nodig op basis van o.a. laboratoriumgegevens dit advies bij. Op deze manier houden wij uw voedingstoestand nauwkeurig in de gaten.
Verwijderen van de baarmoeder Uw zorgplan
U bent opgenomen voor een totale hysterectomie (het verwijderen van de baarmoeder). In het zorgplan leest u over het verloop van de zorg rondom uw operatie. U vindt hierin een overzicht van wat u per dag kunt verwachten.
Specialismen en team
Afspraak en contact
088 979 43 34
ma t/m vr van 08.00 – 16.30 uur
HMC Cijfers
Aantal patiënten per jaar:
355
borstkanker
240
darmkanker
302
longkanker
94
melanoom
145
hoofd
-halskanker
216
prostaatkanker
36
eierstokkanker
Ankers
Over verwijderen van de baarmoeder
U bent opgenomen voor een totale hysterectomie (het verwijderen van de baarmoeder). In het zorgplan leest u over het verloop van de zorg rondom uw operatie. U vindt hierin een overzicht van wat u per dag kunt verwachten.
Dit is een beschrijving van de zorg zoals die in de meeste situaties verloopt. Het is mogelijk dat er in uw situatie zaken anders lopen. Als dit zo is, hoort u dat van de verpleegkundige. Uw casemanager en verpleegkundige bespreken alle informatie in het zorgplan met u. Mocht u behoefte hebben aan een gesprek samen met uw naaste, dan kunt u dit aangeven bij de verpleegkundige of secretaresse.
Dag van opname
 |
Medicijnen | Het is heel belangrijk dat u de webpagina “Voorbereiding op de operatie en anesthesie’”, die u op de preoperatieve poli heeft ontvangen, goed leest.
De anesthesioloog (narcotiseur) heeft afspraken met u gemaakt over het stoppen van medicijnen die u thuis gebruikt. Als u medicijnen voor uw luchtwegen gebruikt, zoals pufjes, dan moet u deze meenemen naar het ziekenhuis. Voor u van belang: |
 |
Kleding | U trekt aan:
U doet uit:
U doet af:
|
 |
Eten en drinken | U kent de regels over nuchter zijn:
|
 |
Bewegen |
|
 |
Controle | Er wordt bloed afgenomen om uw bloedgroep te bepalen. |
 |
Documenten |
|
 |
Naar huis |
|
Na de operatie
 |
Medicijnen |
Voor u van belang:
|
 |
Fraxiparine |
U krijgt dagelijks een injectie ter voorkoming van trombose in uw been of in uw buik.
Indien van toepassing: |
 |
Kleding |
Draag gemakkelijke kleding zodat u zich gemakkelijk kunt bewegen (denk aan ruime en soepele kleding). |
 |
Eten en drinken |
|
 |
Bewegen |
|
 |
Controle | Uw controles worden na de operatie regelmatig uitgevoerd (elk uur vanaf de verkoeverruimte, daarna in de ochtend, middag en avond).
De verpleegkundige controleert drie keer per dag uw:
U heeft kleine wondjes. Deze worden ’s ochtends, ’s middags en ’s avonds bekeken en beoordeeld. U heeft (misschien) een blaaskatheter gekregen. ‘s Ochtends, ’s middags en ’s avonds wordt de hoeveelheid urine in de katheter bijgehouden door de verpleegkundige. Uw urine kan groen/blauw van kleur zijn. Dit komt door een test met contrastvloeistof. |
Dag 1
 |
Medicijnen |
Voor u van belang:
|
 |
Fraxiparine |
Voor u van belang: Er kan alleen op medische indicatie thuiszorg worden aangevraagd voor het toedienen van de injecties Fraxiparine. Een medische indicatie is bijvoorbeeld mogelijk bij reuma of MS. |
 |
Kleding | Draag gemakkelijke kleding zodat u zich gemakkelijk kunt bewegen (denk aan ruime en soepele kleding). |
 |
Eten en drinken |
|
 |
Bewegen |
|
 |
Controle | Er wordt bloed bij u afgenomen om de HB (de bloedwaarde) te bepalen na de operatie.
De verpleegkundige controleert drie keer per dag uw:
Als de blaaskatheter is verwijderd, dan moet u binnen vier tot zes uur geürineerd hebben. |
Dag 2 tot ontslag
 |
Medicijnen |
Voor u van belang:
|
 |
Fraxiparine | U kunt uzelf injecteren. |
 |
Kleding | Draag gemakkelijke kleding zodat u zich gemakkelijk kunt bewegen (denk aan ruime en soepele kleding). |
 |
Eten en drinken | U mag alles eten en drinken. |
 |
Bewegen | U mag zelfstandig over de afdeling lopen. |
 |
Controle |
De verpleegkundige controleert drie keer per dag uw:
|
 |
Documenten | Als u naar huis gaat, is het mogelijk dat u het volgende meekrijgt:
|
 |
Naar huis |
Ontslagcriteria:
|
PET-CT-scan van de bijschildklier
Uw arts heeft een PET-CT-scan van de bijschildklier aangevraagd voor u. Hieronder leest u meer over het onderzoek en hoe u zich hierop voorbereidt.
Specialismen en team
Afspraak en contact
afdeling Nucleaire geneeskunde HMC Westeinde
088 979 22 43
ma t/m vr van 08.00 -17.00 uur
HMC Cijfers
205.000
eerste polikliniek consulten
32.000
klinische opnames per jaar
155.000
verpleegdagen
60.000+ patiënten per jaar op de SEH
350
medisch specialisten
Ankers
Over PET-CT-scan van de bijschildklier
Uw arts heeft een PET-CT-scan van de bijschildklier aangevraagd voor u. Hieronder leest u meer over het onderzoek en hoe u zich hierop voorbereidt.
Afspraak PET-CT-scan voor:
De heer/mevrouw:
Datum:
Tijd:
Wat zijn de belangrijkste voorbereidingen?
Probeer in de 2 uur voor het onderzoek 1 liter water drinken. U kunt gewoon naar het toilet gaan.
Waar meldt u zich voor het onderzoek?
U meldt zich bij het Radiologie Centrum van HMC Antoniushove. Hiervoor volgt u op de begane grond route blauw.
Wat moet u doen als u niet kunt komen?
Kunt u niet komen? Neem dan zo snel mogelijk contact op met de afdeling Nucleaire Geneeskunde. U bereikt ons via telefoonnummer 088 979 22 43.
Wat is een PET-CT-scan?
Een PET-CT-scan is een combinatie van een PET-scan en een CT-scan. Bij de PET-scan brengen we via een infuus een klein beetje radioactieve vloeistof in uw lichaam. Een infuus is een slangetje dat met een naald in uw bloedbaan gaat. Door u de radioactieve vloeistof Fluor-18-Choline te geven, kunnen we zien hoe de stofwisseling is van uw lichaamscellen. De stofwisseling van actieve of afwijkende cellen is vaak hoger dan die van ‘gewone’ lichaamscellen. Met de PET-scan kunnen we deze actieve en afwijkende cellen in beeld brengen.
Met de CT-scan kunnen we daarna precies zien waar deze cellen in uw lichaam zitten. Bij een CT-scan maken we een serie röntgenfoto’s van uw lichaam. Elke foto laat een plakje zien van uw lichaam. Als we die foto’s op elkaar stapelen, vormen ze samen een 3D-plaatje.
Hoe bereidt u zich voor op het onderzoek?
- In de 2 uur voor het onderzoek probeert u 1 liter water drinken. U kunt gewoon naar het toilet gaan.
- Medicijnen kunt u innemen zoals u gewend bent.
- Tijdens de scan mag u geen kleding aanhouden waarin metaal is verwerkt, zoals een rits, een riem of de sluithaakjes van een beha.
- Laat sieraden zoveel mogelijk thuis.
Straling
U komt bij de PET-CT-scan in aanraking met straling via de radioactieve stof die we u geven. We beperken de straling tot het minimum. De radioactieve stof die u krijgt toegediend, is niet gevaarlijk. De meeste radioactieve straling verdwijnt binnen een paar uur weer uit uw lichaam.
De laboranten die het onderzoek uitvoeren, hebben iedere dag te maken met straling. Voor hun eigen veiligheid houden de laboranten daarom zoveel mogelijk afstand van u nadat we u de radioactieve stof hebben gegeven.
Kunt u iemand meenemen?
U mag een begeleider meenemen naar het ziekenhuis. Deze begeleider mag door de straling niet bij het onderzoek zelf aanwezig zijn.
We raden het u sterk af om kinderen of zwangere vrouwen mee te nemen naar het ziekenhuis als u een PET-CT-scan krijgt.
Na de PET-CT-scan kunt u gewoon weer veilig met iedereen contact hebben.
Hoe verloopt het onderzoek?
Inbrengen infuus en inwerken van de radioactieve stof
- We brengen u in het Radiologisch Centrum naar de voorbereidingskamer. Daar krijgt u een infuus in een ader van uw arm. Via het infuus dienen we u de radioactieve stof toe. Deze stof heeft geen bijwerkingen.
- De stof moet 30 minuten inwerken voordat we de PET-CT-scan maken. U ligt tijdens dit half uur alleen in een kamer op een bed. De medewerkers van het Radiologisch Centrum letten op u met een camera.
- Er is een alarmbelletje in uw buurt. Hiermee kunt u in geval van nood een laborant om hulp vragen. Er is altijd een laborant in de buurt. Die kan direct bij u komen als dat nodig is.
- Na de inwerktijd van 30 minuten komt de laborant naar u toe. U mag weer uit bed. U plast op het toilet goed uit. We vragen u om zittend te plassen. Daarna brengt de laborant u naar de PET-CT-scan.
De PET-CT-scan
- Voor de PET-CT-scan doet u alle kleding uit waarin metaal zit.
- U doet sieraden af en losse gebitsprotheses uit.
- U gaat op uw rug liggen op een smal bed. Uw hoofd gaat in een steun. Meestal liggen uw armen omhoog naast uw hoofd.
- Tijdens de scan bent u alleen in de scanruimte. Medewerkers letten op u via een camera. Via de intercom kunt u met hen praten.
- U kunt tijdens het maken van de scan naar de radio luisteren als u dat wilt.
- Aan het begin van de scan schuift het bed een paar keer heen en weer door het apparaat.
- Hierna schuift het bed stapsgewijs door de scanner.
- Het maken van de PET-CT-scan duurt ongeveer een half uur. Het is belangrijk dat u stil blijft liggen.
- Na de PET-CT-scan halen we het infuus uit uw arm. U kunt zich daarna aankleden en mag naar huis.
Het onderzoek duurt in totaal ongeveer 1 uur en 1 kwartier.
Hoe gaat het na het onderzoek?
Na het onderzoek mag u weer naar huis. Een groot deel van de radioactieve stof gaat binnen een paar uur uit uw lichaam via de urine. Het is daarom verstandig om goed te drinken na het onderzoek. Zo stimuleert u het plassen. De rest van de radioactiviteit verdwijnt in de loop van de tijd vanzelf.
Wanneer krijgt u de uitslag?
De nucleair geneeskundige beoordeelt het onderzoek. Hij of zij maakt een verslag dat naar uw arts gaat. Uw arts vertelt u de uitslag van het onderzoek.
Productie van de radioactieve stof
De radioactieve stof wordt ‘s nachts gemaakt. De productie van de stof is erg ingewikkeld. Het kan daardoor gebeuren dat de geproduceerde stof niet helemaal goed is en wordt afgekeurd. Dit horen wij pas op de ochtend van uw onderzoek. Is de stof afgekeurd? Dan laten wij het u direct telefonisch weten. We moeten het onderzoek dan helaas verzetten naar een andere dag. Het kan zijn dat u dit bericht pas krijgt als u al onderweg bent, of zelfs al in het ziekenhuis bent. Wij begrijpen dat dit erg vervelend is.
Heeft u nog vragen?
Heeft u na het lezen van deze informatie nog vragen? Neem dan contact op met de afdeling Nucleaire Geneeskunde. U bereikt ons van maandag tot en met vrijdag tussen 08.00 en 16.30 uur op telefoonnummer 088 979 22 43.
Verkleinen van de neusschelpen met conchacaustiek
De neusschelpen zijn plooien aan de binnenkant van de neus. Ze filteren en verwarmen de lucht die u inademt en maken deze lucht vochtig. Door bijvoorbeeld een allergie of overgevoeligheid voor bepaalde stoffen kunnen de neusschelpen te groot worden. Uw neus raakt dan verstopt. Daardoor kunt u moeilijk ademhalen door de neus. Het kleiner maken van de neusschelpen kan dan een oplossing zijn.
Specialismen en team
Afspraak en contact
088 979 18 90
ma t/m vr van 08.00 – 16.30 uur
HMC Cijfers
205.000
eerste polikliniek consulten
32.000
klinische opnames per jaar
155.000
verpleegdagen
60.000+ patiënten per jaar op de SEH
350
medisch specialisten
Ankers
Over verkleinen van de neusschelpen met conchacaustiek
De neusschelpen zijn plooien aan de binnenkant van de neus. Ze filteren en verwarmen de lucht die u inademt en maken deze lucht vochtig. Door bijvoorbeeld een allergie of overgevoeligheid voor bepaalde stoffen kunnen de neusschelpen te groot worden. Uw neus raakt dan verstopt. Daardoor kunt u moeilijk ademhalen door de neus. Het kleiner maken van de neusschelpen kan dan een oplossing zijn.
Het verkleinen van uw neusschelpen kan met een elektrisch stroompje. Deze behandeling noemen we de conchacaustiek of Celon-techniek. Concha is de medische term voor neusschelp. Celon is het apparaat waarmee we de behandeling uitvoeren. We doen deze behandeling op de polikliniek KNO. De hele afspraak duurt ongeveer 30 minuten. U mag na de behandeling direct naar huis.
Voor de behandeling
Eten en drinken
U mag voor de behandeling gewoon eten en drinken. Wij adviseren u wel om vanaf 24 uur voor de behandeling geen alcohol te drinken.
Medicijnen
U kunt uw medicijnen gewoon innemen. Er is 1 uitzondering. Gebruikt u bloedverdunners waarvoor de trombosedienst u controleert? Dan vragen wij u dit van tevoren te laten weten aan ons. Het kan zijn dat u tijdelijk moet stoppen met deze bloedverdunners.
Rijvaardigheid
Normaal gesproken mag u na de ingreep gewoon autorijden. Maar het kan zijn dat u zich wat slap en draaierig voelt. Meestal komt dit dan door de verdoving. We adviseren u daarom om iemand mee te nemen die u naar huis kan brengen na afloop. Lukt dat niet? Laat dit dan tijdig aan ons weten. We kunnen hier dan rekening mee houden met de verdoving.
De behandeling
Verdoving
We verdoven uw neus met een plaatselijke verdoving. U gaat dus niet onder narcose. De verdoving brengen we met gaasstrookjes in uw neus en/of we geven u een injectie met verdoving in uw neus. Door de verdoving kan het zijn dat u een tijdje geen gevoel heeft in uw bovenlip en tanden.
Behandeling
We prikken de neusschelp via het neusgat aan met een dun naaldje. Door het naaldje gaat een elektrisch stroompje. Hierdoor krimpt het zachte weefsel van de neusschelp. Lucht kan daardoor beter door uw neus stromen. Dit prikken herhalen we enkele keren per kant. Bij elkaar duurt deze behandeling ongeveer 2 minuten.
Na de behandeling
Naar huis
U mag na de behandeling meteen naar huis. Zoals we hierboven al aangaven, adviseren we u om iemand mee te nemen die u naar huis kan brengen.
Eten en drinken
U mag direct weer eten en drinken na de behandeling. Het kan wel zijn dat uw keel in het begin ook een beetje verdoofd voelt door de verdoving. Daardoor kunt u zich wat eerder verslikken dan normaal het geval is. De verdoving is na een uur uitgewerkt.
Pijnstillers
U heeft meestal weinig pijn na de ingreep. U kunt paracetamol innemen als u toch pijn heeft. Neem maximaal 1000 mg per keer (2 tabletten van 500 mg). Doe dit maximaal 4x per dag.
Spoelen
Na de behandeling moet u uw neus minstens 3x per dag spoelen met zout water. Doe dit tot aan de controleafspraak. Zo houdt u het behandelde gebied schoon en voorkomt u dat hier korstjes ontstaan. We geven u na de behandeling instructies mee over het spoelen.
Zalf
We geven u ook (een recept voor) neuszalf mee. U brengt deze zalf 2x per dag aan in de neus. De zalf helpt bij het herstel en voorkomt dat korstjes ontstaan.
Resultaat
U merkt niet direct of de behandeling geslaagd is. De eerste dagen tot weken na de behandeling kan de neus zelfs wat meer verstopt zijn. Dit komt doordat de behandelde neusschelp wat opgezwollen is. Ook korstjes op de neusschelp kunnen zorgen voor een verstopte neus. 2 tot 6 weken na de ingreep gaat u het effect merken. Uw neus is dan minder verstopt.
Controle
U heeft 4 tot 6 weken na de ingreep een controleafspraak.
Bijwerkingen/complicaties
Het kan zijn dat u na de behandeling een beetje bloedt uit uw neus. Meestal duurt dat kort en gaat het vanzelf over. Blijft u langer last houden van bloed uit uw neus? Neem dan contact op met het ziekenhuis.
Vragen?
Heeft u na het lezen van deze webpagina nog vragen over uw behandeling? Neem dan contact op met de polikliniek KNO, via telefoonnummer 088 979 18 90. U kunt ons ook mailen via polikno@haaglandenmc.nl.
Pijnbestrijding
Het specialisme Pijnbestrijding behandelt patiënten met verschillende chronische pijnklachten en is onderdeel van de afdeling Anesthesiologie. Naar deze polikliniek kunnen patiënten worden verwezen voor behandeling van acute en chronische pijn.
Specialismen en team
Afspraak en contact
088 979 23 16
ma t/m vr van 08.00 – 16.30 uur
Verwijzing
Voor een afspraak met de Pijnpolikliniek heeft u een verwijzing nodig van uw huisarts of medisch specialist.
HMC Cijfers
Per jaar:
16.000
patiënten gehele narcose
10.600
plaatselijke verdoving
300
sedatie
Ankers
Over pijnbestrijding
Het specialisme Pijnbestrijding behandelt patiënten met verschillende chronische pijnklachten en is onderdeel van de afdeling Anesthesiologie. Naar deze polikliniek kunnen patiënten worden verwezen voor behandeling van acute en chronische pijn.
Onze specialisten hebben veel ervaring met de meeste pijnbehandelingen. Het is goed te weten dat wij geen nieuw onderzoek doen naar de mogelijke oorzaak van uw pijnklacht. Dit is in een eerder stadium meestal al uitvoerig door andere specialismen gedaan.
We vragen u bij elk contact met de pijnpoli een schriftelijk actueel overzicht van uw medicijnen bij de hand te hebben. Op dit overzicht moet ook staan hoeveel van deze medicijnen u iedere dag gebruikt (de dosering). U kunt een overzicht opvragen bij uw apotheek. U kunt ook de originele verpakkingen van alle medicijnen die u neemt gebruiken in plaats van het medicatie-overzicht van de apotheek.
Persoonlijk behandelplan
Tijdens de eerste afspraak op de polikliniek wordt uw klacht in kaart gebracht en wordt samen met u een persoonlijk behandelplan opgesteld. Soms is extra onderzoek nodig, u wordt dan doorverwezen naar een ander specialisme voordat een definitief behandelplan wordt gemaakt. Een behandelplan bestaat uit een gerichte plaatselijke pijnbehandeling of het voorschrijven van (zenuwpijn) medicijnen. Het resultaat van de behandeling bespreken wij samen met u bij de controle afspraak. Dit kan ook telefonisch zijn. Het komt voor dat er meerdere behandelingen of medicatie aanpassingen noodzakelijk zijn voor een optimaal resultaat.
We streven met de behandeling van pijn naar een beter (dagelijks) functioneren. Het is niet altijd mogelijk uw pijn volledig weg te nemen. Daarom is het doel om een voor u acceptabel niveau van pijn te bereiken. Zo kan uw leven met pijn verbeteren doordat u minder beperkingen ervaart.
Veel voorkomende behandelingen zijn:
- Behandeling met medicijnen
- Zenuwwortelblokkades in de rug of nek
- Facetdenervaties
- Lokale zenuwblokkades.
- Behandeling van pijn bij kanker
- Epidurale injecties
- Iontoforese
- Qutenza pleiserbehandelingen
Voorbereiding behandeling
Bijna alle behandelingen gebeuren op de polikliniek en worden meestal gedaan met behulp van röntgendoorlichting of echografie. Uitgebreide informatie vindt u in de speciaal voor uw behandeling gemaakte folder. Deze ontvangt u wanneer uw behandelplan is gemaakt.
Heeft u nog vragen?
Neem dan gerust contact op met de polikliniek via: 088 979 2316.
Afspraak maken
Voor een afspraak met de pijnpolikliniek heeft u een verwijzing nodig van uw huisarts of medisch specialist. De meeste verwijzingen komen elektronisch bij ons binnen. Er wordt dan automatische een afspraak voor u gemaakt. U krijgt bericht over deze afspraak. Huisartsen verwijzen patiënten meestal via het ZorgDomein systeem. Het ZorgDomein verwijzingsnummer is nodig voor het maken van de eerste afspraak. Elke werkdag is dde Pijnpolikliniek telefonisch bereikbaar van 9.00-16.30 uur. 088 979 2316.
Afspraak maken
Voor uw afspraak aan de polikliniek ontvangt u van ons een online vragenlijst. Dit helpt ons uw klachten goed in kaart te brengen.
Team specialisten
Meer weten over wachttijden en hoe wij deze berekenen? Lees dan de toelichting wachttijden.
| Er zijn geen wachttijden bekend voor SPING-blok. Meer weten? Neem contact met ons op. De contactgegevens staan bovenaan deze pagina. |
Weefselexpansie
HMC (Haaglanden Medisch Centrum) en het Leids Universitair Medisch Centrum (LUMC) werken intensief samen binnen het Universitair Kankercentrum Leiden - Den Haag (UKC). De belangrijkste reden hiervoor is dat we zo kennis en ervaring kunnen bundelen en de kwaliteit van de zorg verder kunnen verbeteren.U heeft een afspraak gemaakt met de polikliniek Plastische Chirurgie voor een borstreconstructie met behulp van weefselexpansie. Bij weefselexpansie wordt de huid opgerekt door middel van een siliconen ballon (tissue-expander) die onder de huid wordt ingebracht. Op deze webpagina krijgt u informatie over deze methode.
Specialismen en team
Afspraak en contact
088 979 44 99
HMC Cijfers
Aantal patiënten per jaar:
355
borstkanker
240
darmkanker
302
longkanker
94
melanoom
145
hoofd
-halskanker
216
prostaatkanker
36
eierstokkanker
Ankers
Over weefselexpansie
HMC (Haaglanden Medisch Centrum) en het Leids Universitair Medisch Centrum (LUMC) werken intensief samen binnen het Universitair Kankercentrum Leiden – Den Haag (UKC). De belangrijkste reden hiervoor is dat we zo kennis en ervaring kunnen bundelen en de kwaliteit van de zorg verder kunnen verbeteren.
U heeft een afspraak gemaakt met de polikliniek Plastische Chirurgie voor een borstreconstructie met behulp van weefselexpansie. Bij weefselexpansie wordt de huid opgerekt door middel van een siliconen ballon (tissue-expander) die onder de huid wordt ingebracht. Op deze webpagina krijgt u informatie over deze methode.
Weefselexpansie
Weefselexpansie kan om verschillende redenen worden toegepast. Bij u wordt deze methode gebruikt om een nieuwe borst te reconstrueren.
Voor weefselexpansie zijn in principe twee operaties nodig. Bij de eerste operatie wordt de expander onder de grote borstspier geplaatst. Bij de tweede operatie wordt de expander verwijderd en een prothese geplaatst.
Operatie
Bij de eerste operatie wordt de expander geplaatst. De expander wordt onder de huid (en spier) aangebracht. Bij een directe reconstructie wordt de expander geplaatst, meteen nadat de chirurg klaar is met zijn deel van de operatie (de huidsparende amputatie van de borst). Als het gaat om een uitgestelde (secundaire) reconstructie, dan zal het litteken van de vorige borstoperatie gedeeltelijk worden opengemaakt om de expander te kunnen plaatsen.
Nadat de expander is geplaatst, blijven aan het eind van de operatie één of twee drains in de wond achter. Dit zijn slangetjes die worden achtergelaten in wond. De drains zorgen ervoor dat bloed en wondvocht weg kunnen lopen uit het operatiegebied. Pas als er bijna geen vocht meer uit de drains komt, worden de drains verwijderd.
In principe kunt u daarna naar huis (meestal is de opnameduur twee nachten). In overleg met de behandelende plastisch chirurg kan ook worden besloten dat u met de drains naar huis mag. U krijgt dan uitgebreide informatie mee. Als u naar huis gaat, dan krijgt u via de verpleegafdeling een afspraak mee voor de polikliniek Plastische Chirurgie.
Vullen van de tissue-expander
Voor het oprekken van de huid wordt de expander door middel van een ventieltje (vulnippel) gevuld met vloeistof. Hierdoor wordt de ballon groter en rekt de huid uit. Uiteraard wordt de ballon niet in één keer gevuld. Het vullen gebeurt stapje voor stapje, één keer per week. De ballon wordt met een zoutoplossing gevuld. Dit noemen we ook wel fysiologisch zout. Voor het vullen wordt met een injectienaald via de huid het ventieltje aangeprikt. Dit duurt ongeveer twee minuten. De expander wordt net zolang gevuld totdat de gewenste cupmaat is bereikt.
Het aanprikken gebeurt op de polikliniek Plastische Chirurgie. De eerste afspraak is meestal twee tot drie weken na de operatie.
Na het vullen kan het zijn dat u een gespannen gevoel heeft van de huid. Dit komt door het oprekken. Dit gevoel verdwijnt meestal vanzelf, maar kan soms 24 uur aanhouden.
U krijgt een afspraak mee om elke week de expander op deze wijze te laten vullen, totdat de huid voldoende is opgerekt. De huid wordt iets meer opgerekt dan uiteindelijk nodig zal zijn. Dit gebeurt om te voorkomen dat bij de tweede operatie (het plaatsen van de prothese) de prothese te strak komt te zitten. Hierna volgt er een rustperiode van ten minste drie maanden.
Vervolgens wordt er een tweede operatie gepland voor het verwijderen van de expander en het plaatsen van de definitieve borstprothese. Soms wordt de andere borst dan groter of kleiner gemaakt, om zoveel mogelijk symmetrie te krijgen.
Als de operaties goed zijn verlopen, dan kunt u kiezen voor een tepelconstructie of een tepelhof tatoeage. Deze ingreep vindt plaats onder plaatselijke verdoving op de poliklinische operatiekamer. U mag daarna gewoon naar huis.
Resultaat
Het uiteindelijke resultaat is heel verschillend. Volledige symmetrie is niet te garanderen. Soms is het noodzakelijk om een aanvullende operatie uit te voeren voor het verkrijgen van een goed eindresultaat. Een gereconstrueerde borst kan een echte borst niet vervangen.
Risico’s
Elke operatie kent risico’s, zoals narcoseproblemen, infectie, bloeduitstortingen en nabloeding. Bij weefselexpansie kan het zijn dat u de expander niet verdraagt of dat er een infectie optreedt.
Ook kan het zijn dat er kapselvorming optreedt na verloop van tijd. Dit heeft tot gevolg dat de borst hard en pijnlijk wordt. De prothese moet vervangen worden als kapselvorming optreedt.
Thuis
Omdat de prothese onder de borstspier wordt geplaatst, is het van belang de borstspier te ontzien. Adviezen hierover staan beschreven op de webpagina “Borstreconstructie, adviezen voor thuis”. U krijgt deze webpagina bij de afspraak op de polikliniek Plastische Chirurgie.
Deze webpagina is ook aanwezig op de verpleegafdeling.
Contact
Mocht u na het lezen van deze webpagina nog vragen hebben, neemt u dan contact op met de polikliniek Plastische Chirurgie. Dit geldt ook wanneer u thuis iets bemerkt waar u zich zorgen over maakt. De polikliniek is van maandag t/m vrijdag tussen 08.00 uur en 12.00 uur en tussen 13.00 uur en 16.00 uur bereikbaar op telefoonnummer 088 979 44 99.
Verwijderen van prostaatweefsel via de buik (Millin)
Onderzoek heeft aangetoond dat uw prostaat vergroot is. Een vergrote prostaat kan klachten geven bij het plassen. Daarom heeft de arts u een prostaatoperatie geadviseerd. De uroloog heeft samen met u besloten om een operatie volgens Millin te verrichten. De operatie vindt plaats via een snee in de onderbuik. U wordt hiervoor opgenomen in het ziekenhuis. Op deze webpagina leest u over de voorbereidingen, de operatie en de nazorg.
Specialismen en team
Afspraak en contact
Vragen of aanvragen van herhaalrecepten via E-consult in patientenportaal mijnHMC
Ook kunt u ma t/m vr contact opnemen met de polikliniek Urologie
HMC Cijfers
205.000
eerste polikliniek consulten
32.000
klinische opnames per jaar
155.000
verpleegdagen
60.000+ patiënten per jaar op de SEH
350
medisch specialisten
Ankers
Over verwijderen van prostaatweefsel via de buik (Millin)
Onderzoek heeft aangetoond dat uw prostaat vergroot is. Een vergrote prostaat kan klachten geven bij het plassen. Daarom heeft de arts u een prostaatoperatie geadviseerd. De uroloog heeft samen met u besloten om een operatie volgens Millin te verrichten. De operatie vindt plaats via een snee in de onderbuik. U wordt hiervoor opgenomen in het ziekenhuis. Op deze webpagina leest u over de voorbereidingen, de operatie en de nazorg.
De prostaat
De prostaat is een klier die normaal ongeveer de grootte en vorm heeft van een kastanje. Deze klier dient voor de productie van zaadvloeistof. De prostaat bevindt zich aan de onderzijde van de blaas, daar waar de blaas overgaat in de plasbuis.
Bij mannen groeit de prostaat als ze ouder worden. De prostaat groeit om de plasbuis heen. De plasbuis wordt door de goedaardige vergroting van de prostaat deels dichtgedrukt. De plasbuis wordt hierdoor nauwer, zodat u plasklachten krijgt. U plast de blaas niet meer goed leeg waardoor er blaasontstekingen kunnen ontstaan of problemen met de nieren.
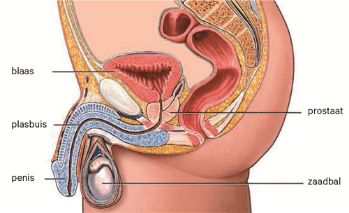
Klachten die kunnen ontstaan bij een vergrote prostaat
- Een zwakke straal;
- Een onderbroken urinestraal;
- Het niet goed leeg kunnen plassen van de blaas;
- Vaak plassen;
- Moeilijk ophouden van de plas;
- Een branderig gevoel bij het plassen;
- In de nacht regelmatig moeten plassen.
Voorbereiding op de operatie
Preoperatief spreekuur
Ter voorbereiding op de operatie gaat u eerst naar het preoperatief spreekuur (POS). Het opnamebureau zal u bellen voor het maken van deze afspraak.
Tijdens het spreekuur zal de anesthesioloog uw medische voorgeschiedenis en medicijngebruik met u doornemen. Ook vindt er een kort lichamelijk onderzoek plaats. Als dat nodig is, wordt er verder onderzoek gedaan. Denk daarbij aan bloedonderzoek, een cardiogram of een longfoto. Mogelijk wordt u hiervoor verwezen naar een andere specialist. De anesthesioloog zal u informeren over de verschillende anesthesiemogelijkheden.
De afspraak
Meestal wordt u op de dag van de operatie opgenomen. U krijgt bericht waar en hoe laat u zich moet melden.
Eten en drinken
U moet voor de operatie nuchter zijn. Dit betekent dat u niets mag eten en drinken. De anesthesioloog bespreekt met u vanaf hoe laat u niet meer mag eten en drinken.
Medicijnen
Als u bloedverdunnende medicijnen gebruikt, dan zal de uroloog met u bespreken hoeveel dagen voor de operatie u moet stoppen met deze medicijnen. Is dit niet met u besproken of heeft u hier vragen over? Neemt u dan contact op met de polikliniek Urologie.
Neem alle medicijnen die u gebruikt mee naar het ziekenhuis.
De opname
Op de verpleegafdeling informeert de verpleegkundige u over de gang van zaken op de afdeling. Zodra u geopereerd kunt worden, brengt de verpleegkundige u in uw bed naar de voorbereidingskamer. De anesthesioloog geeft u een algehele of gedeeltelijke verdoving.
De operatie
Tijdens de operatie maakt de uroloog een snee in de onderbuik van ongeveer 15 cm. De uroloog pelt via de snee de prostaat er met de wijsvinger uit. Daarna wordt er een urinekatheter (slangetje) die uitkomt in de blaas geplaatst via de urinebuis. Via de katheter wordt urine afgevoerd en de blaas schoongespoeld, zodat het bloeden stopt en er geen stolsels komen in de blaas. In de wond plaatst de uroloog een wonddrain om wondvocht af te voeren. Daarna wordt de wond gehecht. De hechtingen zijn meestal oplosbaar. De operatie duurt ongeveer één uur.
Na de operatie
Na de operatie gaat u naar de uitslaapkamer. Hier vinden controles plaats van hartslag, bloeddruk en nabloeden. Als de controles in orde zijn, wordt u teruggebracht naar de afdeling.
Na de operatie heeft u:
- Een infuus in uw arm. Via dit infuus kunnen vocht en medicijnen worden toegediend. Zodra u voldoende drinkt, wordt het infuus afgekoppeld.
- Een urinekatheter in uw blaas. Dit is een slangetje dat in uw blaas zit om de urine af te voeren. De katheter is nodig om de operatiewond rust te geven en eventuele stolsels weg te spoelen.
- Een wonddrain om het wondvocht af te voeren.
- Een spoelsysteem aan de urinekatheter. Het is normaal dat u de eerste dagen na de operatie bloed en stolsels in uw urine heeft. Via dit spoelsysteem wordt de blaas gespoeld en wordt voorkomen dat de katheter verstopt raakt. Hierbij loopt langzaam extra water uit een zak via de katheter in de blaas. Dit extra water wordt ook weer via de katheter afgevoerd.
De verpleegkundige controleert regelmatig uw hartslag, uw bloeddruk en het spoelsysteem. Als u een ruggenprik heeft gehad, zijn uw benen de eerste uren na de operatie nog gevoelloos. Dit gevoel komt langzaam weer terug. Als u goed wakker bent, mag u wat drinken. Als dit goed gaat, mag u ook wat eten.
U kunt last hebben van blaaskrampen. Deze blaaskrampen kunnen worden veroorzaakt door de katheter en het spoelen van de blaas. U kunt de verpleegkundige of uroloog vragen om medicijnen tegen blaaskramp. Als u misselijk bent, kunt u medicijnen tegen de misselijkheid krijgen.
Na de operatie krijgt u pijnstillers. De uroloog bekijkt wanneer de spoelkatheter verwijderd mag worden. Nadat de katheter verwijderd is, kan het plassen gevoelig zijn. U zult ook wat vaker moeten plassen. Ook kan er nog wat bloed met de plas meekomen of kunt u enkele stolseltjes uitplassen. Hierover hoeft u zich geen zorgen te maken. Na een paar dagen wordt de drain door de verpleegkundige verwijderd. Het gaatje groeit snel dicht.
Het herstel
Als alles goed gaat, kunt u na ongeveer vijf tot zeven dagen naar huis. Na de operatie heeft u een buikwond. Deze wond kan nog enkele weken gevoelig blijven.
Voldoende drinken
Er is vocht nodig om afvalstoffen via de nieren af te voeren en de blaas te spoelen. Daarom is het goed om dagelijks twee tot 2,5 liter te drinken
(twee liter = tien glazen of 13 kopjes). U kunt water, sap, melk, limonade, thee of koffie drinken.
Dieet
U hoeft in principe geen speciaal dieet te volgen. Wij adviseren u vezelrijk te eten, bijvoorbeeld bruin/volkoren brood, groenten en veel fruit. Dit bevordert een regelmatige stoelgang. Het is belangrijk dat u de eerste week na thuiskomst geen alcohol drinkt.
Gedurende zes weken mag u alleen in beperkte mate alcohol gebruiken.
Pijn
Als de operatiewond nog gevoelig is mag u drie keer per dag twee tabletten 500 mg paracetamol slikken. U kunt de pijnstilling afbouwen afhankelijk van de pijn.
Bloedverdunnende medicijnen
Gebruikte u voor de operatie bloedverdunnende medicijnen? Dan overlegt de arts met u wanneer u hiermee weer mag starten. Het kan zijn dat u nog een tijdje moet stoppen met het nemen van de bloedverdunners. Dit gebeurt dan om het risico op een nabloeding minder te maken.
De wond
Het kan zijn dat uw wond nog gevoelig is. Dit hoort bij het genezingsproces. U mag de eerste drie weken niet in bad. Douchen is wel toegestaan. Het is niet nodig om de wond thuis te verbinden.
Urineren
De urine kan bloederig of donkerrood van kleur zijn. Vaak is dat oud bloed. De bloedstolsels worden in de urine opgelost en veroorzaken de donkere kleur. U hoeft daar niet van te schrikken; dit is een normaal genezingsproces. Als u voldoende drinkt en zware lichamelijke inspanning vermijdt, zal het bloedverlies vanzelf stoppen. Tot ongeveer zes weken na de operatie kunnen er nog bloedstolsels bij de urine zitten. In de eerste twee maanden kunt u problemen ervaren met plassen. U moet vaker plassen en u kunt continu aandrang voelen. Ook kan het gebeuren dat u urine verliest voordat u bij het toilet bent. Deze klachten zijn bijna altijd van tijdelijke aard. Het komt omdat de blaas aan de nieuwe situatie moet wennen. Nu het prostaatweefsel is verwijderd, hoeft de blaas niet meer zo hard samen te trekken om zich te legen. U kunt absorberend verband- of incontinentiemateriaal gebruiken om de gevolgen van deze klachten te verminderen.
De periode totdat u de controle over het plassen terugkrijgt, varieert per patiënt. Het kan zelfs een aantal maanden duren. Als u dit probleem ervaart, kunt u dit met uw uroloog bespreken. Uw uroloog kan zo nodig medicijnen tegen urineverlies voorschrijven. U kunt ook een afspraak maken met onze continentieverpleegkundigen.
Lichamelijke inspanning
Om de kans op een nabloeding van de wond te verkleinen, is het belangrijk dat u zich in de weken na de operatie houdt aan de onderstaande adviezen:
- U mag twee weken lang niet meer dan vijf kilo tillen.
- U mag twee weken niet fietsen en sporten.
- U kunt na twee tot vier weken weer gaan werken.
- Pers niet bij de ontlasting. Naast veel drinken is het belangrijk dat u veel vezelrijke voeding gebruikt. Bij harde ontlasting kunt u lactulose gebruiken. Dit kunt u bij de apotheek of drogist verkrijgen.
- Autorijden kan over het algemeen zodra de wond dicht is en u geen zware pijnstillers meer gebruikt. Meestal is dit na drie weken.
Seksualiteit
De ingreep die u heeft ondergaan, beïnvloedt niet uw seksuele verlangen, erectie en gevoelens tijdens geslachtsgemeenschap. Na de operatie kunt u geen uitwendige zaadlozingen meer krijgen doordat de blaashals (overgang van de blaas naar de prostaat) zich niet meer kan afsluiten. Normaal gesproken sluit de blaashals, zodat u een zaadlozing krijgt. Na de operatie komt het sperma in de blaas en verlaat met de urine het lichaam. Het orgasme wordt hier niet door beïnvloed. Wij adviseren u de eerste twee weken na de operatie geen geslachtsgemeenschap te hebben.
Controle
Bij ontslag van het ziekenhuis krijgt u een controleafspraak mee voor de polikliniek Urologie. U komt dan met volle blaas op de polikliniek Urologie voor een straalmetingtest. Bij dit onderzoek plast u in een trechter van een soort toilet. De kracht, het patroon en het volume van de urinestraal wordt gemeten. Ook krijgt u de uitslag van het weefsel dat is opgestuurd voor onderzoek.
Complicaties
Complicaties die kunnen optreden, zijn:
- Bloeden dat met behulp van de spoelkatheter niet stopt.
- Urineverlies: het kan voorkomen dat u na de operatie urine verliest. Dit komt omdat de urine na de operatie makkelijk door de plasbuis kan. Door oefeningen te doen voor uw bekkenbodem en sluitspier verdwijnt meestal het ongewild urineverlies.
- Vernauwing in de plasbuis: dit is een complicatie die veel later kan ontstaan. Doordat er een operatie is geweest aan de prostaat, kan er littekenweefsel groeien in de plasbuis. Dit merkt u doordat u minder goed kunt plassen. Dit ongemak kan met een kleine operatie worden verholpen.
- Wondinfectie of koorts.
- Nabloeding van de wond: dit merkt u als u bloed plast. Als dit gebeurt, moet u goed drinken.
U kunt beter geen prostaatoperatie ondergaan wanneer u nog kinderen wilt. Er komt minder of geen vocht via de penis naar buiten. U kunt wel vruchtbaar zijn.
Een arts waarschuwen
Als u na de ingreep last krijgt van onderstaande klachten, adviseren wij u contact op te nemen:
- Veel bloed of bloedstolsels bij de urine of als het bloedverlies niet vermindert;
- Koorts boven de 38,5º C;
- Hevige, brandende pijn bij het plassen;
- Als u niet meer kunt plassen.
Overdag kunt u contact opnemen met de polikliniek Urologie. ’s Nachts en in het weekend kunt u contact opnemen met de afdeling Spoedeisende Hulp.
Bericht van verhindering
Bent u op het afgesproken tijdstip verhinderd? Bel dan zo snel mogelijk (uiterlijk 24 uur voor de afspraak) de polikliniek Urologie om u af te melden. In uw plaats kan dan een andere patiënt geholpen worden. Niet of te laat afgemelde afspraken worden in rekening gebracht.
Contact
Deze webpagina geeft algemene informatie over de behandeling. Heeft u na het lezen van de webpagina nog vragen? Kijkt u dan op www.allesoverurologie.nl.
Uw vragen kunt u stellen via e-consult via het patiëntenportaal ‘mijnHMC’.
Kijk op: www.haaglandenmc.nl en kies voor ‘Mijn HMC’.
Houd uw DigiD code gereed.
Voor dringende vragen kunt u contact opnemen met de polikliniek Urologie:
088 979 41 44
Bij spoed bel de Spoedeisende Hulp van HMC Westeinde: 088 979 23 80.
Omgaan met de gevolgen van een schokkende gebeurtenis
Medische psychologie
U heeft een link naar deze webpagina van uw behandelend arts of van een medewerker van HMC (Haaglanden Medisch Centrum) ontvangen omdat u een ingrijpende gebeurtenis heeft meegemaakt. Dit kan een verkeersongeval zijn, een ongeval op het werk, een overval of lichamelijk en/of seksueel geweld. Na het meemaken van een schokkende gebeurtenis kunt u allerlei gevoelens ervaren die te maken hebben met de verwerking. Op deze webpagina wordt ingegaan op deze gevoelens en hoe u en uw omgeving ermee om kunnen gaan. Wij hopen dat u door de informatie en adviezen meer begrijpt van uw reacties.
Specialismen en team
Afspraak en contact
Uw behandelend specialist kan u doorverwijzen. Wij nemen vervolgens contact met u op voor een afspraak.
HMC Cijfers
205.000
eerste polikliniek consulten
32.000
klinische opnames per jaar
155.000
verpleegdagen
60.000+ patiënten per jaar op de SEH
350
medisch specialisten
Ankers
Over omgaan met de gevolgen van een schokkende gebeurtenis
U heeft een link naar deze webpagina van uw behandelend arts of van een medewerker van HMC (Haaglanden Medisch Centrum) ontvangen omdat u een ingrijpende gebeurtenis heeft meegemaakt. Dit kan een verkeersongeval zijn, een ongeval op het werk, een overval of lichamelijk en/of seksueel geweld. Na het meemaken van een schokkende gebeurtenis kunt u allerlei gevoelens ervaren die te maken hebben met de verwerking. Op deze webpagina wordt ingegaan op deze gevoelens en hoe u en uw omgeving ermee om kunnen gaan. Wij hopen dat u door de informatie en adviezen meer begrijpt van uw reacties.
Na een schokkende gebeurtenis
Een schokkende gebeurtenis wordt ook wel een trauma genoemd.
De letterlijke betekenis van het woord trauma is wond. Bij een trauma kan er naast lichamelijke verwondingen ook sprake zijn van psychische verwondingen. Bij een psychisch trauma kunnen mensen last hebben van overweldigende gevoelens en emoties. Dit kan veel angst en verwarring veroorzaken. De heftige gevoelens en emoties zijn normaal na een trauma en zullen na verloop van tijd minder worden. In bijzondere situaties, bijvoorbeeld in het geval van een hersenletsel, geheugenverlies of als u slachtoffer bent van geweld binnen uw gezin, zult u meer of andere informatie nodig hebben. We raden u dan ook aan contact op te nemen met uw (huis)arts.
Gevoelens en emoties
Een schokkende gebeurtenis roept afwisselend verschillende gevoelens en emoties op. Het ene moment bent u boos, het andere moment verdrietig en weer een ander moment overheerst de angst of paniek. U kunt de indruk hebben heen en weer geslingerd te worden tussen uw emoties. Veelvoorkomende emoties en gevoelens zijn:
- Verdriet: Verdriet om wat u verloren heeft: gezondheid, toekomstplannen of materiële zaken. Rouw om het verlies van één of meer geliefde personen. U kunt ook huilbuien hebben of emotioneel zijn zonder aanwijsbare redenen.
- Angst: Angst dat het nog een keer zal gebeuren. Bang om de controle over de situatie te verliezen. Angst om een geliefd persoon kwijt te raken, angst voor blijvend letsel. Angst of wanhoop dat het nooit meer goed zal komen.
- Machteloosheid: Een gevoel van machteloosheid omdat u meer had willen doen dan u heeft gedaan. Machteloosheid omdat u niet meer kunt veranderen wat er is gebeurd.
- Schuldgevoel: Schuldgevoel omdat u nog leeft of omdat u er beter vanaf bent gekomen dan anderen. Schuldgevoel omdat u denkt dat u het ongeval of de geweldsituatie had kunnen voorkomen of omdat u meer had willen doen dan u heeft gedaan.
- Onbegrip: Onbegrip dat het heeft kunnen gebeuren. U vraagt zich af waarom het is gebeurd en waarom bij u.
- Boosheid: Boosheid dat het heeft kunnen gebeuren. Boosheid op degene die het veroorzaakt heeft of vanwege het gebrek aan begrip bij anderen. Boosheid op de hele wereld inclusief uzelf om tal van redenen.
Opnieuw beleven van de gebeurtenis
Het in uw hoofd opnieuw beleven van de gebeurtenis kan plotseling en zonder aanleiding gebeuren. Bepaalde geluiden, geuren, smaken, gevoelens of beelden kunnen de gebeurtenis weer oproepen. Het opnieuw beleven van de gebeurtenis kan een lange tijd wegblijven en dan plotseling weer terugkomen. Herinneringen, dromen of nachtmerries kunnen zich bijvoorbeeld ieder jaar opnieuw voordoen op dezelfde dag of omstreeks dezelfde tijd dat de ingrijpende gebeurtenis plaatsvond . Het opnieuw beleven kan zich voordoen in de vorm van:
- Beelden: Beelden van of gedachten aan het ongeval of de geweldsituatie kunnen steeds terugkeren. Dit kan zeer onaangenaam zijn en opdringerig. Soms kunnen beelden zo levensecht zijn, dat ze angst en paniekgevoelens veroorzaken. Deze beelden worden “flashbacks” of herbeleving genoemd.
- Dromen: Akelige of onrustige dromen of herhaalde nachtmerries.
Doen alsof het niet gebeurd is
Het kan zijn dat u het gevoel heeft niets te (kunnen) voelen over wat er gebeurd is. Wanneer dit langere tijd duurt, kan dat betekenen dat u zich (onbewust) afsluit voor wat er gebeurd is. Dit kan een manier zijn om uzelf te beschermen. U zorgt ervoor dat u niet door de herinnering aan de gebeurtenis wordt overweldigd. Het komt vaak voor dat het afsluiten voor wat er gebeurd is, afgewisseld wordt met het opnieuw beleven van de gebeurtenis. Doen alsof het niet gebeurd is kan zich op de volgende manieren uiten:
- Vermijden: Het vermijden of ontwijken van gedachten of gevoelens die met de gebeurtenis te maken hebben. Dit kan tot uitdrukking komen door niet meer kunnen huilen, door boos te worden of door angst te voelen. Of u vermijdt activiteiten of situaties die aan de gebeurtenis doen denken; bijvoorbeeld niet meer in een auto durven rijden.
- Terugtrekken: U trekt zich terug door niemand meer te willen zien, door nergens meer zin in te hebben en/of door de hele dag in bed te blijven liggen. U kunt het gevoel hebben dat u geen deel meer uitmaakt van de wereld om u heen.
- Geheugenverlies: U kunt zich belangrijke momenten van de gebeurtenis niet meer herinneren. Dit is iets anders dan geheugenverlies dat kan optreden na bijvoorbeeld een zware hersenschudding. Dan worden bepaalde gebeurtenissen door de hersenen niet goed vastgelegd. Deze gebeurtenissen zullen dus ook nooit herinnerd kunnen worden.
Verhoogde prikkelbaarheid
Door de gebeurtenis is er een wirwar van gevoelens en emoties bij u losgemaakt. Daardoor kunt u gespannen raken. Dit kunt u merken aan:
- Slaapproblemen: Moeite hebben met inslapen of vaak wakker worden in de nacht. Door nachtmerries bent u wellicht ook bang om te gaan slapen.
- Verhoogde waakzaamheid: Op uw hoede zijn voor gevaar, snel schrikachtig reageren of prikkelbaar reageren. Daar waar u vroeger geduld kon opbrengen, merkt u nu ergernis of zelfs woede. Maar ook kunnen er concentratieproblemen ontstaan, waardoor u bijvoorbeeld niet meer rustig een boek kunt lezen en vergeetachtig bent.
- Lichamelijke reacties: U kunt lichamelijke klachten hebben zoals zweten, een gespannen gevoel, hartkloppingen, snelle oppervlakkige ademhaling en duizeligheid of een zenuwachtig gevoel hebben.
Deze reacties kunnen voorkomen, maar dat hoeft niet bij iedereen het geval te zijn. Bovendien kunnen de reacties na enige tijd weer verdwijnen.
Adviezen
Iedereen verwerkt een schokkende gebeurtenis op zijn of haar eigen manier. Toch zijn er enkele algemene richtlijnen te geven die een goede verwerking kunnen bevorderen. Het is belangrijk dat u uzelf tijd gunt om de gebeurtenis een plek te geven en het dagelijks leven weer op te pakken.
Wat goed is om te doen
- Vraag aan uw familie, vrienden en kennissen om steun als u dit nodig heeft en accepteer deze steun. Geef het aan als u alleen wilt zijn of even niet over de gebeurtenis wilt praten.
- Praat over uw gevoelens met uw partner, kinderen of andere mensen die u vertrouwt. Uit uw gevoelens ook op andere manieren, bijvoorbeeld door brieven te schrijven, een dagboek bij te houden, tekenen, sporten of muziek.
- Zorg dat u precies weet wat er is gebeurd tijdens het ongeval of de geweldsituatie. Fantasieën zijn vaak erger dan de werkelijkheid. U kunt bijvoorbeeld naar de plek van de gebeurtenis teruggaan; het beste is dat u dit samen met iemand doet.
- Zorg voor een goed contact met de behandelend(e) arts(en). Als u vragen heeft over uw behandeling en uw herstel thuis, schrijf deze dan op zodat u deze niet vergeet tijdens de afspraken met uw arts. Maak regelmatig een afspraak met de arts of verpleegkundige om uw vragen te bespreken. Schrijf de antwoorden op uw vragen op.
- Zorg voor een goede dagindeling: sta op tijd op en probeer de dagelijkse huishouding of werkzaamheden te blijven doen. Eet gezond en zorg voor voldoende nachtrust.
Wel of niet contact zoeken met veroorzaker
- Zelf contact zoeken met de veroorzaker van de schokkende gebeurtenis kan zeer heftige emoties tot gevolg hebben. Zoek daarom in eerste instantie dat contact niet op.
- Als u toch behoefte heeft aan contact met de veroorzaker, denk dan goed na waar u behoefte aan heeft en bespreek dit eerst met een vertrouwd persoon in uw omgeving.
- Mocht u de persoon die de schokkende gebeurtenis veroorzaakt heeft ontmoeten, zorg er dan voor dat er iemand bij u is en dat u zelf bepaalt wat er gebeurt en waar over gesproken wordt. Doe niets in een emotionele opwelling.
- Ga niet met de veroorzaker praten, omdat u denkt dat diegene hulp (van u) nodig zou hebben.
Leefadviezen
Wij raden u de volgende leefadviezen aan:
- Beperk het gebruik van alcohol.
- Gebruik kalmerings- of slaaptabletten alleen in overleg met uw (huis)arts.
- De schokkende gebeurtenis kan leiden tot stress. Stress kan van invloed zijn op uw concentratievermogen. Let daarom extra op wanneer u bijvoorbeeld autorijdt of klusjes in huis doet.
Adviezen voor familie en naasten
Als iemand die u kent betrokken is geweest bij een schokkende gebeurtenis, heeft dat invloed op uw relatie met hem of haar. Het kan zijn dat u merkt dat de gebeurtenis bij u zelf gevoelens oproept waarmee u moeilijk overweg kunt. Misschien wilt u de gebeurtenis zo snel mogelijk vergeten en bent u bang dat praten alles alleen maar erger maakt. Dit kan het voor uw naaste extra moeilijk maken om zijn of haar gevoelens met u te delen. Misschien wilt u wel praten over de gebeurtenis, maar weet u niet goed wat u moet zeggen of hoe u hulp kunt aanbieden. Hieronder volgen enkele tips die u kunnen helpen bij het omgaan met iemand die een schokkende gebeurtenis heeft meegemaakt:
- Moedig hem/haar aan om over de gebeurtenis te praten. U hoeft in het begin weinig te zeggen: luisteren is al voldoende. Er worden geen oplossingen van u verwacht.
- Probeer de gevoelens van de ander, zoals agressie, schuld of schaamte, te accepteren zonder ze te veroordelen.
- U moet niet te hoge verwachtingen hebben over de mogelijkheden om hem/haar te helpen. Hierdoor kan bij u een gevoel van onmacht ontstaan. Door echt te luisteren en de ander zijn of haar verhaal te laten vertellen, helpt u al.
- Praat ook over de gewone dingen in het leven; het gesprek hoeft niet alleen te gaan wat er is gebeurd.
- Laat goedbedoelde opmerkingen, zoals “wees blij dat je nog leeft”, achterwege.
Praktische hulp
- U helpt de ander door te vragen of u wat kunt doen, zoals helpen in de huishouding, oppassen op kinderen of iemand bellen.
- Door samen bijvoorbeeld boodschappen te doen of te gaan wandelen helpt u de ander de dagelijkse dingen te blijven doen.
- Probeer de ander zoveel mogelijk zelf te laten beslissen wat er gebeurt. Op die manier kan hij of zij weer controle krijgen over het leven van alledag.
Het is van belang dat u de ander en u zelf de tijd gunt om de gebeurtenis te verwerken en het leven weer op te pakken. Hoeveel tijd daarvoor nodig is, varieert van mens tot mens. Voor de meeste mensen duurt het langer dan verwacht en voor iedereen is het hard en tijdrovend werk. Vraag artsen of verpleegkundigen om informatie of advies als u daar behoefte aan heeft.
De herstelperiode
Het is belangrijk om uzelf tijd te gunnen voor het verwerken van wat u is overkomen en om uw dagelijks leven weer op te pakken. Misschien heeft u op dit moment het gevoel dat het herstel voor u nog oneindig ver weg is. Over het algemeen zullen heftige en verwarrende gevoelens langzaam minder worden. Geleidelijk zal er naast gevoelens van rouw ook plaats zijn voor gevoelens van acceptatie. Misschien wordt u door een blijvend letsel of door afwezigheid van een naaste dagelijks herinnerd aan de gebeurtenis, maar deze gevoelens zullen op den duur niet meer heel uw leven beheersen. Herstel van een psychisch trauma is alleen mogelijk als u de pijnlijke gevoelens die bij de schokkende gebeurtenis horen, durft te ervaren. Dit vereist moed en kost energie, maar iedere confrontatie met deze gevoelens maakt het dal van verdriet de volgende keer iets minder diep. Na een confrontatie volgt een gevoel van opluchting.
Het langdurig tegenhouden van gevoelens kan op den duur lijden tot psychische en/of lichamelijke klachten.
Het is belangrijk dat u zelf de snelheid van dit verwerkingsproces in de gaten houdt. Met het forceren van uw gevoelens bereikt u eerder het tegendeel.
Wanneer is het raadzaam hulp te zoeken?
Soms blijven de reacties en gevoelens na een schokkende gebeurtenis toch te lang aanwezig en belemmeren ze u in uw dagelijks leven. Dat kan betekenen dat u de schokkende gebeurtenis niet of nog niet voldoende heeft verwerkt. U moet professionele hulp zoeken:
- Als u niemand heeft bij wie u terecht kunt om over uw gevoelens te praten en dat graag zou willen.
- Als de volgende klachten na ongeveer een maand niet minder worden:
- Lichamelijke klachten zoals gespannenheid of intense vermoeidheid;
- Gevoelens van somberheid, wanhoop;
- Slaapproblemen of nachtmerries;
- Herbeleving van de gebeurtenis;
- Nergens meer zin in hebben of een verdoofd of leeg gevoel hebben.
- Als u sinds de gebeurtenis merkt dat u:
- Woede aanvallen heeft of agressief reageert;
- Actief moet zijn om gevoelens niet te hoeven voelen;
- Paniekaanvallen heeft of bepaalde dingen niet meer durft, zoals naar buiten gaan of met het openbaar vervoer reizen;
- Langer dan twee weken slaapmiddelen of kalmeringsmiddelen nodig heeft;
- Regelmatig meer alcohol drinkt;
- Vaker ongelukken of ongelukjes heeft;
- Problemen met uw relatie(s) heeft;
- De gedachte heeft “was ik maar dood”.
Bij twijfel is het raadzaam om professionele hulp te zoeken. Schaamt u zich hier niet voor. Hulp zoeken is geen teken van zwakte. Zeker niet na een traumatische ervaring. Het kan veel leed voorkomen.
Waar kunt u terecht voor professionele hulp?
Binnen HMC zijn er hulpverleners die gespecialiseerd zijn in de opvang en begeleiding van mensen die betrokken zij geweest bij een schokkende gebeurtenis. Dit team bestaat uit maatschappelijk werkenden, psychologen en psychiaters en geestelijke verzorgers. Tijdens uw ziekenhuisopname kunt u via uw behandelend arts een gesprek aanvragen met één van hen. Als u niet (meer) in behandeling bent bij HMC, kunt u met vragen en informatie terecht bij uw huisarts. Deze kan u verwijzen naar de juiste hulpverlening. U kunt ook zelf contact opnemen met PsyQ (088 357 44 00), met een vrijgevestigd psycholoog/psychotherapeut of met het Algemeen Maatschappelijk Werk.
Omgaan met de gevolgen van een schokkende gebeurtenis
Medische psychologie
U heeft een link naar deze webpagina van uw behandelend arts of van een medewerker van HMC (Haaglanden Medisch Centrum) ontvangen omdat u een ingrijpende gebeurtenis heeft meegemaakt. Dit kan een verkeersongeval zijn, een ongeval op het werk, een overval of lichamelijk en/of seksueel geweld. Na het meemaken van een schokkende gebeurtenis kunt u allerlei gevoelens ervaren die te maken hebben met de verwerking. Op deze webpagina wordt ingegaan op deze gevoelens en hoe u en uw omgeving ermee om kunnen gaan. Wij hopen dat u door de informatie en adviezen meer begrijpt van uw reacties.
Specialismen en team
Afspraak en contact
Uw behandelend specialist kan u doorverwijzen. Wij nemen vervolgens contact met u op voor een afspraak.
HMC Cijfers
205.000
eerste polikliniek consulten
32.000
klinische opnames per jaar
155.000
verpleegdagen
60.000+ patiënten per jaar op de SEH
350
medisch specialisten
Ankers
Over omgaan met de gevolgen van een schokkende gebeurtenis
U heeft een link naar deze webpagina van uw behandelend arts of van een medewerker van HMC (Haaglanden Medisch Centrum) ontvangen omdat u een ingrijpende gebeurtenis heeft meegemaakt. Dit kan een verkeersongeval zijn, een ongeval op het werk, een overval of lichamelijk en/of seksueel geweld. Na het meemaken van een schokkende gebeurtenis kunt u allerlei gevoelens ervaren die te maken hebben met de verwerking. Op deze webpagina wordt ingegaan op deze gevoelens en hoe u en uw omgeving ermee om kunnen gaan. Wij hopen dat u door de informatie en adviezen meer begrijpt van uw reacties.
Na een schokkende gebeurtenis
Een schokkende gebeurtenis wordt ook wel een trauma genoemd.
De letterlijke betekenis van het woord trauma is wond. Bij een trauma kan er naast lichamelijke verwondingen ook sprake zijn van psychische verwondingen. Bij een psychisch trauma kunnen mensen last hebben van overweldigende gevoelens en emoties. Dit kan veel angst en verwarring veroorzaken. De heftige gevoelens en emoties zijn normaal na een trauma en zullen na verloop van tijd minder worden. In bijzondere situaties, bijvoorbeeld in het geval van een hersenletsel, geheugenverlies of als u slachtoffer bent van geweld binnen uw gezin, zult u meer of andere informatie nodig hebben. We raden u dan ook aan contact op te nemen met uw (huis)arts.
Gevoelens en emoties
Een schokkende gebeurtenis roept afwisselend verschillende gevoelens en emoties op. Het ene moment bent u boos, het andere moment verdrietig en weer een ander moment overheerst de angst of paniek. U kunt de indruk hebben heen en weer geslingerd te worden tussen uw emoties. Veelvoorkomende emoties en gevoelens zijn:
- Verdriet: Verdriet om wat u verloren heeft: gezondheid, toekomstplannen of materiële zaken. Rouw om het verlies van één of meer geliefde personen. U kunt ook huilbuien hebben of emotioneel zijn zonder aanwijsbare redenen.
- Angst: Angst dat het nog een keer zal gebeuren. Bang om de controle over de situatie te verliezen. Angst om een geliefd persoon kwijt te raken, angst voor blijvend letsel. Angst of wanhoop dat het nooit meer goed zal komen.
- Machteloosheid: Een gevoel van machteloosheid omdat u meer had willen doen dan u heeft gedaan. Machteloosheid omdat u niet meer kunt veranderen wat er is gebeurd.
- Schuldgevoel: Schuldgevoel omdat u nog leeft of omdat u er beter vanaf bent gekomen dan anderen. Schuldgevoel omdat u denkt dat u het ongeval of de geweldsituatie had kunnen voorkomen of omdat u meer had willen doen dan u heeft gedaan.
- Onbegrip: Onbegrip dat het heeft kunnen gebeuren. U vraagt zich af waarom het is gebeurd en waarom bij u.
- Boosheid: Boosheid dat het heeft kunnen gebeuren. Boosheid op degene die het veroorzaakt heeft of vanwege het gebrek aan begrip bij anderen. Boosheid op de hele wereld inclusief uzelf om tal van redenen.
Opnieuw beleven van de gebeurtenis
Het in uw hoofd opnieuw beleven van de gebeurtenis kan plotseling en zonder aanleiding gebeuren. Bepaalde geluiden, geuren, smaken, gevoelens of beelden kunnen de gebeurtenis weer oproepen. Het opnieuw beleven van de gebeurtenis kan een lange tijd wegblijven en dan plotseling weer terugkomen. Herinneringen, dromen of nachtmerries kunnen zich bijvoorbeeld ieder jaar opnieuw voordoen op dezelfde dag of omstreeks dezelfde tijd dat de ingrijpende gebeurtenis plaatsvond . Het opnieuw beleven kan zich voordoen in de vorm van:
- Beelden: Beelden van of gedachten aan het ongeval of de geweldsituatie kunnen steeds terugkeren. Dit kan zeer onaangenaam zijn en opdringerig. Soms kunnen beelden zo levensecht zijn, dat ze angst en paniekgevoelens veroorzaken. Deze beelden worden “flashbacks” of herbeleving genoemd.
- Dromen: Akelige of onrustige dromen of herhaalde nachtmerries.
Doen alsof het niet gebeurd is
Het kan zijn dat u het gevoel heeft niets te (kunnen) voelen over wat er gebeurd is. Wanneer dit langere tijd duurt, kan dat betekenen dat u zich (onbewust) afsluit voor wat er gebeurd is. Dit kan een manier zijn om uzelf te beschermen. U zorgt ervoor dat u niet door de herinnering aan de gebeurtenis wordt overweldigd. Het komt vaak voor dat het afsluiten voor wat er gebeurd is, afgewisseld wordt met het opnieuw beleven van de gebeurtenis. Doen alsof het niet gebeurd is kan zich op de volgende manieren uiten:
- Vermijden: Het vermijden of ontwijken van gedachten of gevoelens die met de gebeurtenis te maken hebben. Dit kan tot uitdrukking komen door niet meer kunnen huilen, door boos te worden of door angst te voelen. Of u vermijdt activiteiten of situaties die aan de gebeurtenis doen denken; bijvoorbeeld niet meer in een auto durven rijden.
- Terugtrekken: U trekt zich terug door niemand meer te willen zien, door nergens meer zin in te hebben en/of door de hele dag in bed te blijven liggen. U kunt het gevoel hebben dat u geen deel meer uitmaakt van de wereld om u heen.
- Geheugenverlies: U kunt zich belangrijke momenten van de gebeurtenis niet meer herinneren. Dit is iets anders dan geheugenverlies dat kan optreden na bijvoorbeeld een zware hersenschudding. Dan worden bepaalde gebeurtenissen door de hersenen niet goed vastgelegd. Deze gebeurtenissen zullen dus ook nooit herinnerd kunnen worden.
Verhoogde prikkelbaarheid
Door de gebeurtenis is er een wirwar van gevoelens en emoties bij u losgemaakt. Daardoor kunt u gespannen raken. Dit kunt u merken aan:
- Slaapproblemen: Moeite hebben met inslapen of vaak wakker worden in de nacht. Door nachtmerries bent u wellicht ook bang om te gaan slapen.
- Verhoogde waakzaamheid: Op uw hoede zijn voor gevaar, snel schrikachtig reageren of prikkelbaar reageren. Daar waar u vroeger geduld kon opbrengen, merkt u nu ergernis of zelfs woede. Maar ook kunnen er concentratieproblemen ontstaan, waardoor u bijvoorbeeld niet meer rustig een boek kunt lezen en vergeetachtig bent.
- Lichamelijke reacties: U kunt lichamelijke klachten hebben zoals zweten, een gespannen gevoel, hartkloppingen, snelle oppervlakkige ademhaling en duizeligheid of een zenuwachtig gevoel hebben.
Deze reacties kunnen voorkomen, maar dat hoeft niet bij iedereen het geval te zijn. Bovendien kunnen de reacties na enige tijd weer verdwijnen.
Adviezen
Iedereen verwerkt een schokkende gebeurtenis op zijn of haar eigen manier. Toch zijn er enkele algemene richtlijnen te geven die een goede verwerking kunnen bevorderen. Het is belangrijk dat u uzelf tijd gunt om de gebeurtenis een plek te geven en het dagelijks leven weer op te pakken.
Wat goed is om te doen
- Vraag aan uw familie, vrienden en kennissen om steun als u dit nodig heeft en accepteer deze steun. Geef het aan als u alleen wilt zijn of even niet over de gebeurtenis wilt praten.
- Praat over uw gevoelens met uw partner, kinderen of andere mensen die u vertrouwt. Uit uw gevoelens ook op andere manieren, bijvoorbeeld door brieven te schrijven, een dagboek bij te houden, tekenen, sporten of muziek.
- Zorg dat u precies weet wat er is gebeurd tijdens het ongeval of de geweldsituatie. Fantasieën zijn vaak erger dan de werkelijkheid. U kunt bijvoorbeeld naar de plek van de gebeurtenis teruggaan; het beste is dat u dit samen met iemand doet.
- Zorg voor een goed contact met de behandelend(e) arts(en). Als u vragen heeft over uw behandeling en uw herstel thuis, schrijf deze dan op zodat u deze niet vergeet tijdens de afspraken met uw arts. Maak regelmatig een afspraak met de arts of verpleegkundige om uw vragen te bespreken. Schrijf de antwoorden op uw vragen op.
- Zorg voor een goede dagindeling: sta op tijd op en probeer de dagelijkse huishouding of werkzaamheden te blijven doen. Eet gezond en zorg voor voldoende nachtrust.
Wel of niet contact zoeken met veroorzaker
- Zelf contact zoeken met de veroorzaker van de schokkende gebeurtenis kan zeer heftige emoties tot gevolg hebben. Zoek daarom in eerste instantie dat contact niet op.
- Als u toch behoefte heeft aan contact met de veroorzaker, denk dan goed na waar u behoefte aan heeft en bespreek dit eerst met een vertrouwd persoon in uw omgeving.
- Mocht u de persoon die de schokkende gebeurtenis veroorzaakt heeft ontmoeten, zorg er dan voor dat er iemand bij u is en dat u zelf bepaalt wat er gebeurt en waar over gesproken wordt. Doe niets in een emotionele opwelling.
- Ga niet met de veroorzaker praten, omdat u denkt dat diegene hulp (van u) nodig zou hebben.
Leefadviezen
Wij raden u de volgende leefadviezen aan:
- Beperk het gebruik van alcohol.
- Gebruik kalmerings- of slaaptabletten alleen in overleg met uw (huis)arts.
- De schokkende gebeurtenis kan leiden tot stress. Stress kan van invloed zijn op uw concentratievermogen. Let daarom extra op wanneer u bijvoorbeeld autorijdt of klusjes in huis doet.
Adviezen voor familie en naasten
Als iemand die u kent betrokken is geweest bij een schokkende gebeurtenis, heeft dat invloed op uw relatie met hem of haar. Het kan zijn dat u merkt dat de gebeurtenis bij u zelf gevoelens oproept waarmee u moeilijk overweg kunt. Misschien wilt u de gebeurtenis zo snel mogelijk vergeten en bent u bang dat praten alles alleen maar erger maakt. Dit kan het voor uw naaste extra moeilijk maken om zijn of haar gevoelens met u te delen. Misschien wilt u wel praten over de gebeurtenis, maar weet u niet goed wat u moet zeggen of hoe u hulp kunt aanbieden. Hieronder volgen enkele tips die u kunnen helpen bij het omgaan met iemand die een schokkende gebeurtenis heeft meegemaakt:
- Moedig hem/haar aan om over de gebeurtenis te praten. U hoeft in het begin weinig te zeggen: luisteren is al voldoende. Er worden geen oplossingen van u verwacht.
- Probeer de gevoelens van de ander, zoals agressie, schuld of schaamte, te accepteren zonder ze te veroordelen.
- U moet niet te hoge verwachtingen hebben over de mogelijkheden om hem/haar te helpen. Hierdoor kan bij u een gevoel van onmacht ontstaan. Door echt te luisteren en de ander zijn of haar verhaal te laten vertellen, helpt u al.
- Praat ook over de gewone dingen in het leven; het gesprek hoeft niet alleen te gaan wat er is gebeurd.
- Laat goedbedoelde opmerkingen, zoals “wees blij dat je nog leeft”, achterwege.
Praktische hulp
- U helpt de ander door te vragen of u wat kunt doen, zoals helpen in de huishouding, oppassen op kinderen of iemand bellen.
- Door samen bijvoorbeeld boodschappen te doen of te gaan wandelen helpt u de ander de dagelijkse dingen te blijven doen.
- Probeer de ander zoveel mogelijk zelf te laten beslissen wat er gebeurt. Op die manier kan hij of zij weer controle krijgen over het leven van alledag.
Het is van belang dat u de ander en u zelf de tijd gunt om de gebeurtenis te verwerken en het leven weer op te pakken. Hoeveel tijd daarvoor nodig is, varieert van mens tot mens. Voor de meeste mensen duurt het langer dan verwacht en voor iedereen is het hard en tijdrovend werk. Vraag artsen of verpleegkundigen om informatie of advies als u daar behoefte aan heeft.
De herstelperiode
Het is belangrijk om uzelf tijd te gunnen voor het verwerken van wat u is overkomen en om uw dagelijks leven weer op te pakken. Misschien heeft u op dit moment het gevoel dat het herstel voor u nog oneindig ver weg is. Over het algemeen zullen heftige en verwarrende gevoelens langzaam minder worden. Geleidelijk zal er naast gevoelens van rouw ook plaats zijn voor gevoelens van acceptatie. Misschien wordt u door een blijvend letsel of door afwezigheid van een naaste dagelijks herinnerd aan de gebeurtenis, maar deze gevoelens zullen op den duur niet meer heel uw leven beheersen. Herstel van een psychisch trauma is alleen mogelijk als u de pijnlijke gevoelens die bij de schokkende gebeurtenis horen, durft te ervaren. Dit vereist moed en kost energie, maar iedere confrontatie met deze gevoelens maakt het dal van verdriet de volgende keer iets minder diep. Na een confrontatie volgt een gevoel van opluchting.
Het langdurig tegenhouden van gevoelens kan op den duur lijden tot psychische en/of lichamelijke klachten.
Het is belangrijk dat u zelf de snelheid van dit verwerkingsproces in de gaten houdt. Met het forceren van uw gevoelens bereikt u eerder het tegendeel.
Wanneer is het raadzaam hulp te zoeken?
Soms blijven de reacties en gevoelens na een schokkende gebeurtenis toch te lang aanwezig en belemmeren ze u in uw dagelijks leven. Dat kan betekenen dat u de schokkende gebeurtenis niet of nog niet voldoende heeft verwerkt. U moet professionele hulp zoeken:
- Als u niemand heeft bij wie u terecht kunt om over uw gevoelens te praten en dat graag zou willen.
- Als de volgende klachten na ongeveer een maand niet minder worden:
- Lichamelijke klachten zoals gespannenheid of intense vermoeidheid;
- Gevoelens van somberheid, wanhoop;
- Slaapproblemen of nachtmerries;
- Herbeleving van de gebeurtenis;
- Nergens meer zin in hebben of een verdoofd of leeg gevoel hebben.
- Als u sinds de gebeurtenis merkt dat u:
- Woede aanvallen heeft of agressief reageert;
- Actief moet zijn om gevoelens niet te hoeven voelen;
- Paniekaanvallen heeft of bepaalde dingen niet meer durft, zoals naar buiten gaan of met het openbaar vervoer reizen;
- Langer dan twee weken slaapmiddelen of kalmeringsmiddelen nodig heeft;
- Regelmatig meer alcohol drinkt;
- Vaker ongelukken of ongelukjes heeft;
- Problemen met uw relatie(s) heeft;
- De gedachte heeft “was ik maar dood”.
Bij twijfel is het raadzaam om professionele hulp te zoeken. Schaamt u zich hier niet voor. Hulp zoeken is geen teken van zwakte. Zeker niet na een traumatische ervaring. Het kan veel leed voorkomen.
Waar kunt u terecht voor professionele hulp?
Binnen HMC zijn er hulpverleners die gespecialiseerd zijn in de opvang en begeleiding van mensen die betrokken zij geweest bij een schokkende gebeurtenis. Dit team bestaat uit maatschappelijk werkenden, psychologen en psychiaters en geestelijke verzorgers. Tijdens uw ziekenhuisopname kunt u via uw behandelend arts een gesprek aanvragen met één van hen. Als u niet (meer) in behandeling bent bij HMC, kunt u met vragen en informatie terecht bij uw huisarts. Deze kan u verwijzen naar de juiste hulpverlening. U kunt ook zelf contact opnemen met PsyQ (088 357 44 00), met een vrijgevestigd psycholoog/psychotherapeut of met het Algemeen Maatschappelijk Werk.




