Operatie aan de dikke darm: low anterior resectie (LAR)
U krijgt een operatie aan de dikke darm omdat u endeldarmkanker heeft. Deze operatie heet low anterior resectie (LAR). Hier vertellen we u meer over deze operatie.
Specialismen en team
Afspraak en contact
088 979 46 32
ma t/m vr van 08.00 – 16.30 uur
Locatie
HMC Antoniushove
AdresBurg. Banninglaan 1, 2262 BA Leidschendam
BewegwijzeringLeidschendam
Ankers
Over operatie aan de dikke darm: low anterior resectie (LAR)
U krijgt een operatie aan de dikke darm omdat u endeldarmkanker heeft. Deze operatie heet low anterior resectie (LAR). Hier vertellen we u meer over deze operatie.
De kans is groot dat u vóór de operatie een voorbehandeling krijgt. Die voorbehandeling kan bestaan uit bestraling of een combinatie van bestraling en chemotherapie.
Lees deze informatie goed. Het is belangrijk dat u weet wat er gebeurt en wat u zelf kunt doen om sneller te herstellen.
Belangrijk om te weten
Meer informatie over deze en andere onderwerpen staat in de tekst hieronder. |
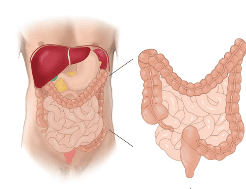
De dikke darm
Eten komt via de slokdarm, de maag en de dunne darm terecht in de dikke darm. De dikke darm is ongeveer 1,5 meter lang. Deze darm zet de laatste restjes van het eten om in ontlasting (poep). Het gaat hierbij om eten dat het lichaam niet kan opnemen. Ook maakt de dikke darm vitamine K aan.
Ook als we een groot deel van de dikke darm weghalen, werkt deze darm nog.
De endeldarm is het laatste deel van de dikke darm. Het is het stuk darm vóór de sluitspier en de anus. De endeldarm heet ook wel het rectum.
Figuur 1. De dikke darm
Waarom een operatie
Bij endeldarmkanker is er een probleem bij het delen van cellen van de darm. Hierdoor komt er een kwaadaardige zwelling (tumor) in de darm.
Doen we niets tegen deze tumor? Dan kunnen kankercellen uit de tumor zich verspreiden door uw lichaam. U krijgt dan uitzaaiingen (metastasen). Kankercellen verspreiden zich door uw lichaam via de lymfeklieren.
Extra zorg bij darmoperatiesWe geven u extra zorg als u een darmoperatie krijgt. We gebruiken daarbij het ERAS-protocol. ERAS staat voor Enhanced Recovery After Surgery: versneld herstel na een operatie. We kijken vanuit het ERAS-protocol onder andere naar:
Door deze extra zorg kunnen we veel problemen voorkomen rondom operaties. De meeste patiënten kunnen ook sneller naar huis door deze extra zorg. |
Vóór de operatie
Bij uw bezoek aan de polikliniek Chirurgie heeft de chirurg u uitleg gegeven over de operatie die u krijgt. Een chirurg is een arts die operaties uitvoert.
Daarna verwijst de chirurg u naar de preoperatieve polikliniek in HMC Antoniushove. De chirurg verwijst u ook naar de casemanager. De casemanager is een verpleegkundige die u begeleidt tijdens uw behandeling.
Gesprek met de anesthesioloog
Op de preoperatieve polikliniek heeft u een gesprek met de anesthesioloog. Een anesthesioloog is een arts die zorgt voor de verdoving tijdens een operatie. De anesthesioloog vertelt u welke onderzoeken nog nodig zijn voor de operatie. Naast het prikken van bloed moeten we soms een longfoto of hartfilmpje maken. We proberen ervoor te zorgen dat u alle onderzoeken krijgt op 1 dag.
De anesthesioloog geeft u ook informatie over de verdoving tijdens de operatie. Verder vertelt de anesthesioloog wat we doen tegen de pijn na de operatie.
Tijdelijk stoppen met medicijnen
Sommige medicijnen mag u kort voor de operatie niet gebruiken. Daarom is het belangrijk dat u aan de chirurg, de anesthesioloog en de verpleegkundige vertelt welke medicijnen u gebruikt. Vertel het ook als u medicijnen neemt waarvoor geen recept nodig is. Maak een lijstje van alle medicijnen die u gebruikt. U kunt ook de verpakkingen van alle medicijnen meenemen bij uw bezoek aan de preoperatieve polikliniek.
U stopt een aantal dagen voor de operatie met het gebruik van bloedverdunnende medicijnen (Apixaban, Dabigatran, Sintrommitis, Fenprocoumon, Acenocoumarol, Marcoumar, Plavix of Persantin). Wij zullen u vertellen wanneer u precies moet stoppen. U stopt niet met deze medicijnen als de anesthesioloog of de arts die u behandelt iets anders met u heeft afgesproken.
Eten en drinken
U herstelt beter van de operatie als u genoeg en gezond eet en drinkt. Om te zorgen dat u zo sterk mogelijk de operatie in gaat, krijgt u van ons Nutricia PreOp. Dit is een speciale drank met veel koolhydraten. U kunt de Nutricia PreOp veilig drinken tot maximaal 2 uur vóór de operatie. Door deze drank heeft u minder honger en dorst. Ook is de Nutricia PreOp goed voor uw herstel na de operatie. Neem de Nutricia PreOp niet als u diabetes heeft. Nutricia PreOp is wel geschikt voor patiënten die een glutenvrij en/of lactosevrij dieet volgen. U drinkt de Nutricia PreOp koud.
Bent u voor de operatie meer dan 2 kilo afgevallen? Vertel dit dan aan de casemanager. Zij geeft u dan voedingsadviezen of verwijst u door naar een diëtiste.
We adviseren iedereen om voor de operatie een dieet met extra veel eiwitten te volgen.
Roken
Wij raden u aan om voor de operatie al te stoppen met roken. U krijgt minder snel een infectie of andere problemen na de operatie als u gestopt bent met roken. De wond van uw operatie geneest ook sneller als u stopt met roken.
Wilt u hulp bij het stoppen met roken? Dan kan uw huisarts u verder helpen. Bijvoorbeeld door u door te verwijzen naar een speciaal hulpprogramma voor het stoppen met roken.
Oefeningen
Na een operatie aan de buik is het belangrijk om elk uur (dat u wakker bent) ademhalingsoefeningen te doen. Door de ademhalingsoefeningen krijgt u minder snel problemen met uw longen.
Het is verstandig dat u al voor de operatie oefent. U traint uw longen dan al voor de operatie. En omdat u de oefeningen al kent, kunt u ze makkelijker doen na de operatie.
Ademhalingsoefening 1
- Adem diep in
- Houd uw adem ongeveer 3 seconden vast
- Blaas uit met getuite lippen
- Doe deze oefening elk uur 4 keer (achter elkaar)
Ademhalingsoefening 2
- Houd een kussentje of uw handen tegen de wond
- Adem diep in
- Maak daarna een huf. Dit doet u zo: Maak de mond open. Stoot zo kort en krachtig mogelijk de lucht uit, alsof u een bril laat beslaan.
- Voelt of hoort u slijm? Herhaal deze oefening dan 4 keer. Het kan zijn dat u moet hoesten.
Ademhalingsoefening 3
- Houd een kussentje of uw handen tegen de wond
- Hoest
- Het slijm kunt u doorslikken of uitspugen.
Laxeren
1 dag voor de operatie maakt u uw darmen leeg en schoon. Dit heet ook wel laxeren. Dit doet u met het laxeermiddel Picoprep. Hieronder leggen we uit hoe dat moet.
Over Picoprep
Picoprep is een poeder, dat u oplost in water. In de verpakking die u krijgt, zitten 2 zakjes. U hoeft maar 1 zakje te gebruiken. Picoprep is een laxeermiddel. Als u Picoprep neemt, stimuleert dat uw darmen. Daardoor raken uw darmen leeg en schoon. Dat is belangrijk voor uw operatie aan de dikke darm.
U gebruikt de Picoprep 1 dag vóór de operatie. Het laxeermiddel begint vaak na een half uur te werken. Het blijft maximaal 6 uur werken. We adviseren u die tijd dicht in de buurt van de wc te blijven.
Wanneer en hoe neemt u de Picoprep in
U gebruikt maar 1 zakje uit de verpakking. Het poeder uit dit zakje neemt u de dag vóór de operatie om 12.00 uur ’s middags in. Dit doet u op de volgende manier:
- Doe 150 ml koud water in een glas.
- Doe de inhoud van het zakje Picoprep in het glas water.
- Roer dit goed door, zodat het poeder helemaal oplost. Dit kan 2 tot 3 minuten duren. Soms wordt het water warm als de Picoprep erin oplost. Laat het dan even afkoelen.
Drink het drankje daarna in 1 keer op.
Drink daarna 1250 ml heldere vloeistoffen in 3 uur tijd. Heldere vloeistoffen zijn bijvoorbeeld water en limonade. - Let op: U mag de hele dag alleen maar vloeibaar voedsel eten! Hieronder leggen we uit wat we daarmee bedoelen.
Eten en drinken op de dag van het laxeren
Het is belangrijk dat u op de dag van het laxeren (1 dag vóór de operatie) alleen vloeibaar voedsel eet. Bijvoorbeeld water, limonade, koffie, thee, gezeefde soep, bouillon, yoghurt, vla en kwark. U mag geen fruit of gepureerde groenten eten, ook al zit daar ook vocht in. We adviseren u die dag geen alcohol of dranken met koolzuur te drinken.
U begint de dag voor de operatie direct als u opstaat met dit vloeibaar dieet. U mag dus geen normaal ontbijt. U eet vloeibaar en drinkt alles wat u wilt en daarna gaat u laxeren. Na het laxeren gaat u verder met het vloeibaar dieet.
Bijwerkingen van Picoprep
Als u Picoprep neemt, kunt u last krijgen van bijwerkingen als:
- duizeligheid
- misselijkheid
- buikpijn
- een opgezette buik
- diarree
- rillingen
Heeft u last van deze bijwerkingen en gaan deze niet over? Bel dan met uw casemanager via telefoonnummer 088 979 46 32. U kunt haar bereiken van maandag tot en met vrijdag van 08.00 tot 16.30 uur.
De dag van de operatie
Meestal nemen we u op de dag van de operatie op in het ziekenhuis. Als u eerder naar het ziekenhuis moet komen, dan laten we u dat weten.
We bellen u 2 werkdagen voor de opname. Tijdens dit gesprek laten we weten hoe laat u in het ziekenhuis moet zijn op de dag van de opname. U hoort dan ook hoe laat we u gaan opereren. We zullen het u vertellen als u nog bloed moet prikken op de ochtend van de operatie.
U meldt zich op de afgesproken tijd op de opnamelounge in HMC Antoniushove (1e verdieping). U komt bij de opnamelounge door route 1 rood te volgen. Vanaf de opnamelounge gaat u naar de operatiekamer. U laat uw persoonlijke spullen achter op de opnamelounge.
Eten en drinken op de dag van de operatie
- Tot 6 uur voor de operatie mag u gewoon eten en drinken.
- Vanaf 6 uur voor de operatie mag u niets meer eten. U mag wel nog heldere dranken drinken zoals water, koffie zonder melk en suiker en thee zonder melk en suiker.
- Vanaf 2 uur voor de operatie mag u niets meer drinken.
- 2,5 uur voor de verwachte operatietijd neemt u de 2 PreOp drankjes in. Heeft u diabetes (suikerziekte)? Dan neemt u in plaats van de Nutricia PreOp-drank 2 grote glazen water.
De operatie
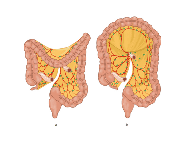
Figuur 2: lymfeklieren van de dikke darm
Met een operatie halen we het stuk van de darm waarin de tumor zit weg. Ook alle lymfeklieren die bij dit stuk horen, halen we weg. We onderzoeken of er kankercellen zitten in de lymfeklieren.
Manier van opereren
Zit de tumor in de endeldarm (het rectum)? Dan halen we een deel van de endeldarm weg. De endeldarm is het laatste deel van de dikke darm. Deze operatie heet een low anterior resectie (LAR).
Meestal krijgt u een kijkoperatie. De arts maakt dan enkele kleine sneetjes in uw buik. Door de sneetjes brengen we een camera naar binnen en de instrumenten waarmee we u opereren. Met de camera kunnen we op een beeldscherm precies zien waar we u moeten opereren.
Een voordeel van een kijkoperatie is dat u sneller herstelt. U heeft ook kleinere littekens dan bij een open operatie. Soms kan een kijkoperatie bij u niet. U krijgt dan een open operatie. Hierbij maken we een grote snee in uw buik.
We zullen u voor de operatie vertellen of u een kijkoperatie krijgt of een open operatie. Soms blijkt tijdens de kijkoperatie pas dat we toch een open operatie bij u moeten doen.
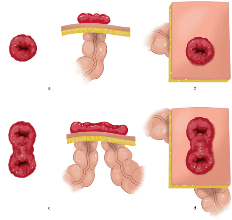
Stoma
Een stoma is een kunstmatige opening van de darm in de huid voorop de buik. Door de opening kan ontlasting (poep) uw lichaam verlaten.
We kunnen na deze operatie de endeldarm niet altijd aansluiten op de kringspier. Het hangt ervan af hoever de tumor van de anus zit, of dit lukt. Kunnen we de darm niet meer aansluiten op de kringspier? Dan krijgt u een stoma dat niet meer weggaat. Dit heet ook wel een definitief stoma. U kunt ook een stoma krijgen dat wel weer weggaat. Dit heet een tijdelijk stoma. Krijgt u een tijdelijk stoma? Dan halen we dit na 2 tot 3 maanden weer weg met een nieuwe operatie.
De chirurg en stomaverpleegkundige zullen u uitleggen waarom u misschien een stoma krijgt. Ook vertellen ze wat dit voor u betekent. Verder zet de stomaverpleegkundige 2 stippen op uw buik voor als een stoma nodig is.
Krijgt u geen stoma? Dan zal de manier waarop ontlasting (poepen) gaat even goed veranderen. De klachten kunnen variëren van heel mild tot ernstig. De chirurg en de stomaverpleegkundige zullen u meer vertellen hierover. Meer leest u ook in onze informatie over het LAR-syndroom.
Figuur 3: 2 typen stoma’s
Weefselonderzoek
We onderzoeken het deel van de darm dat we hebben weggehaald in het laboratorium. Ook de lymfeklieren onderzoeken we om te kijken of er kankercellen in zitten.
Operaties gaan niet altijd volgens plan
We hebben u uitgebreid onderzocht voor de operatie. Toch kunnen we tijdens de operatie dingen tegenkomen die we niet eerder hadden gezien.
Soms kiezen we er tijdens de operatie voor om stukjes weefsel te laten onderzoeken onder de microscoop. Op basis van de uitslag bepalen we dan of we doorgaan met de operatie of niet.
Gaat de operatie anders dan we met u hadden afgesproken? Dan vertelt de chirurg u dit na de operatie.
Na de operatie
Na de operatie blijft u een tijdje op de uitslaapkamer. Daarna brengen we u naar de verpleegafdeling. Daar hebben we ook uw persoonlijke spullen heen gebracht. U hoort van de zaalarts of chirurg hoe uw operatie is gegaan. De zaalarts is een arts (in opleiding) die werkt op de verpleegafdeling.
U heeft voor de operatie iemand benoemd als uw contactpersoon. De chirurg die de operatie heeft gedaan vertelt uw contactpersoon hoe de operatie is gegaan.
Medicijnen tegen pijn
Medicijnen tegen de pijn helpen u om goed en snel te herstellen na de operatie. Zonder pijn kunt u beter doorademen, beter slapen en sneller uit bed. Het is belangrijk dat u het laat weten als u toch nog pijn heeft. Dan kunnen wij u eventueel meer medicijnen tegen de pijn geven.
Medicijnen tegen de misselijkheid
Sommige mensen voelen zich na de operatie misselijk. Hier kunnen we meestal iets aan doen met medicijnen. Laat het ons weten als u misselijk bent.
Als u misselijk bent, kunt u namelijk niet goed eten en drinken. Voor uw herstel is het belangrijk dat u na de operatie zo snel mogelijk weer goed eet en drinkt.
Voorkomen van trombose
Bij trombose heeft u een klont van bloed in een ader. Daardoor kan het bloed niet meer goed doorstromen.
We geven u iedere dag een spuitje met het medicijn Fraxiparine. Zo maken we de kans kleiner dat u trombose krijgt. Ook is het belangrijk dat u zo snel mogelijk uit bed komt en weer gaat bewegen.
Het kan zijn dat u de Fraxiparine nog enkele weken moet gebruiken als u weer thuis bent. De arts zal u dit dan vertellen. Ook zal de verpleegkundige van de afdeling u dan leren hoe u de Fraxiparine thuis zelf kunt inspuiten.
Kuitspieroefeningen
Na de operatie kunt u al beginnen met kuitspieroefeningen. De fysiotherapeut zal u die oefeningen uitleggen op de dag na de operatie.
Uit bed
We schreven het hierboven al: het is belangrijk dat u snel uit bed komt en gaat rondlopen. Dit maakt niet alleen het risico op trombose kleiner. U krijgt dan ook minder snel een infectie of andere problemen na de operatie.
Het is de bedoeling dat u vanaf de dag na de operatie minimaal 8 uur uit bed bent. U moet van die 8 uur veel tijd zittend doorbrengen. Maak bovendien 5 keer per dag een wandeling van ongeveer 60 meter.
Ook is het belangrijk dat u alle maaltijden op een stoel aan tafel eet in plaats van in bed. Draag verder zo snel als mogelijk gewone kleding in plaats van een pyjama of ochtendjas.
Eten en drinken
Het is belangrijk dat u zo snel mogelijk begint met eten. U eet na de operatie geen grote hoeveelheden in 1 keer. In plaats daarvan eet u meerdere keren per dag kleine beetjes. Na de operatie krijgt u drinkvoeding en tussendoortjes. Het doel daarvan is dat u zo weinig mogelijk gewicht verliest.
U moet na de operatie ook minstens 1,5 liter vocht per dag drinken. Dit zijn ongeveer 12 kopjes of glazen. We hebben aangepast eten en drinken voor patiënten met diabetes.
Blaaskatheter
Tijdens de operatie kan er een slangetje (blaaskatheter) in de blaas zitten. Dit doen we meestal om na de operatie te controleren of u genoeg plast.
Meestal halen we de blaaskatheter direct na de operatie of een dag erna weer weg. Krijgt u een ruggenprik tegen de pijn? Dan blijft de blaaskatheter zitten totdat we stoppen met de ruggenprik.
Ontlasting
De darmen moeten na de operatie weer op gang komen. Het helpt daarbij als u veel beweegt en genoeg drinkt. Ook krijgt u iedere dag een laxeermiddel om de ontlasting makkelijker te maken.
De eerste keren dat u ontlasting heeft, kan er bloed bij zitten. Dit is normaal.
Bezoek van de arts
Elke dag komen de zaalarts en een chirurg bij u langs. Zij vragen hoe u zich voelt en onderzoeken u als dat nodig is.
Behandeling van de wond
Bloed de wond of bloeden de wonden nog een beetje? Dan doen we na de operatie een pleister op de wond of de wonden. Deze pleister halen we na 48 uur weg. Is de wond droog? Dan hoeft er geen nieuwe pleister op de wond.
Vanaf de dag na de operatie kunt u gewoon douchen.
In de wond zitten hechtingen. Meestal lossen die vanzelf op. Is dat bij u niet zo? Dan halen we ze na 14 dagen weg op de polikliniek Chirurgie.
Wanneer naar huis
U mag naar huis als u weer wat kunt eten en drinken. Ook is het belangrijk dat u geen koorts heeft en kleine stukjes kan lopen.
Voor u naar huis gaat, heeft u nog een gesprek met de verpleegkundige. Heeft u thuiszorg nodig? Dan zullen we dit voor u regelen op de verpleegafdeling. Hulp bij het schoonmaken van uw huis en koken kunnen we helaas niet voor u regelen. Deze huishoudelijke hulp moet u ruim voor de operatie zelf regelen bij het Wmo-loket van de gemeente.
Als het nodig is, krijgt u recepten mee voor medicijnen als u naar huis gaat. U krijgt ook een afsprakenkaart mee. Hierop staat uw volgende afspraak met de chirurg en de casemanager.
Uitslagen van het weefselonderzoek
Meestal zijn de uitslagen van het weefselonderzoek nog niet bekend als u naar huis gaat. Blijkt uit de uitslagen dat de tumor helemaal weg is? Dan heeft u geen verdere behandeling nodig.
We bespreken de uitslag van het weefselonderzoek met u tijdens uw eerste controleafspraak in het ziekenhuis. Is de uitslag van het weefselonderzoek al bekend als u nog in het ziekenhuis ligt? Dan bespreken we de uitslag dan al met u.
Weer thuis
Het is normaal dat de wond van de operatie nog een tijd gevoelig is als u weer thuis bent. Ook kan uw buik een beetje opgezwollen zijn. Uw ontlasting is vaak nog niet zoals u gewend bent. De onderstaande adviezen helpen u om thuis verder te herstellen.
Eten en drinken
U kunt thuis normaal eten. Wel is het belangrijk om minimaal 1,5 liter per dag te drinken. Ook is het goed om meer vezels binnen te krijgen via uw eten.
Medicijnen
Als het nodig is, geven we u een recept mee voor pijnstillers of andere medicijnen. U mag paracetamol innemen zonder recept. Bouw de paracetamol weer af als de pijn minder wordt.
Douchen
U mag na de operatie gewoon douchen. Tot de eerste controleafspraak in het ziekenhuis mag u niet in bad gaan of zwemmen.
Bewegen
Blijf bewegen. Dagelijks wandelen is goed voor uw herstel. U mag ook traplopen en fietsen.
Tillen, duwen en trekken
Heeft u een kijkoperatie gehad? Dan mag u de eerste 2 weken geen zware voorwerpen tillen, duwen en trekken. U mag de eerste 2 weken na de operatie ook geen zwaar huishoudelijk werk doen, zoals stofzuigen, dweilen en ramen zemen.
Heeft u een open operatie gehad? Dan mag u de eerste 6 weken geen zware voorwerpen tillen, duwen en trekken.
Sport
We adviseren u om de eerste 6 weken geen sport te doen waarbij u de buikspieren veel gebruikt. Bespreek met uw arts en/of fysiotherapeut welke sporten u wel of niet kunt doen.
Seks
U kunt gewoon vrijen na deze operatie.
Autorijden
Wij adviseren u de eerste 2 weken na de operatie geen auto te rijden.
Werken
Het hangt af van het soort werk wanneer u weer kunt gaan werken. Meestal kunt u na enkele weken weer aan het werk. Overleg met de casemanager of met de arts wanneer u weer kunt werken.
Verzorging van de stoma
Heeft u een stoma gekregen? Dan is het belangrijk dat u of iemand uit uw omgeving de stoma kan verzorgen als u weer thuis bent. Lukt dat niet? Dan regelen we op de verpleegafdeling thuiszorg voor u.
Controleafspraak
Ongeveer 1 week na uw vertrek uit het ziekenhuis heeft u de eerste controleafspraak. Deze afspraak is op de polikliniek Chirurgie. U krijgt dan de uitslag van het weefselonderzoek. Ook hoort u of u nog een extra behandeling nodig heeft. De chirurg zal u verder vertellen wanneer u volgende controleafspraken heeft.
Heeft u nog hechtingen? Dan halen we die tijdens de controleafspraak weg. Is uw wond open? Dan krijgt u een aparte afspraak met de wondpoli.
Soms heeft u de uitslag van het weefselonderzoek al in het ziekenhuis gehad. Dan is de eerste controleafspraak meestal pas na 3 weken.
Heeft u een stoma gekregen? Dan krijgt u ook een controleafspraak bij de stomaverpleegkundige. Deze afspraak is ongeveer 1 week na uw vertrek uit het ziekenhuis.
Complicaties
Een complicatie is een medisch probleem wat soms gebeurt. Medische problemen die na iedere operatie kunnen gebeuren, zijn:
- een longontsteking
- een blaasontsteking
- trombose in uw been
Na darmoperaties kunt u ook deze problemen krijgen:
- een zwakke plek in de buikwand (littekenbreuk)
- een infectie van de wond
- het lekken van ontlasting uit de darm in de buikholte.
Deze problemen komen gelukkig niet vaak voor.
Daarnaast kunt u na een endeldarmoperatie problemen ook minder ernstige problemen krijgen met de ontlasting. Dat heet het LAR-syndroom of LARS. Hier leest u over klachten, adviezen en behandeling van het LAR-syndroom.
Wanneer neemt u contact op met het ziekenhuis?
Heeft u last van een medisch probleem? Of maakt u zich zorgen? Bel dan van maandag tot en met vrijdag van 08.30 tot 16.30 uur met uw verpleegkundig consulent darmchirurgie of de arts die u behandelt. U kunt ons bereiken via telefoonnummer 088 979 46 32.
Is er een medisch probleem buiten deze tijden? Bel dan met de Acute Service in HMC Antoniushove via telefoonnummer 088 979 40 40 of met de Spoedeisende Hulp in HMC Westeinde via telefoonnummer 088 979 23 80.
Bel in ieder geval met ons in de volgende situaties:
- U heeft koorts boven 38,5˚ C of langer dan 24 uur 38,0˚ C koorts.
- U heeft erge buikpijn of buikpijn die steeds erger wordt. Het innemen van medicijnen tegen de pijn helpt niet.
- De wond wordt steeds roder of de plek rond de wond wordt dik.
- De wond gaat meer pijn doen of er komt vocht uit de wond.
- U heeft dunne ontlasting (diarree) en hebt hier 4 dagen lang vaker dan 3 keer per dag last van.
- U heeft 3 tot 4 dagen helemaal geen ontlasting.
- U heeft veel bloed bij de ontlasting.
- U kunt moeilijk plassen of plassen doet pijn.
- U bent ineens buiten adem en voelt u benauwd. Dit wordt niet beter na rust.
- U heeft een rood en/of dik been.
- Uw been doet pijn.
Begeleiding door de casemanager
De verpleegkundig consulent darmchirurgie is rond uw operatie uw casemanager. Zij weet alles over u en uw behandeling. De casemanager zorgt samen met u dat alle afspraken zo goed mogelijk gaan. U en uw naasten kunnen bij de casemanager terecht met vragen. Dit kunnen vragen zijn over praktische zaken en over de behandeling(en). Zij beantwoordt zelf uw vragen of schakelt er de juiste deskundige voor in.
De casemanager heeft steeds contact met uw andere zorgverleners. Ze kan u verder eventueel doorverwijzen naar andere zorgverleners. Bijvoorbeeld een (medisch) psycholoog, diëtiste of fysiotherapeut.
U kunt uw casemanager van maandag tot en met vrijdag van 08.00 tot 16.30 uur bereiken. Bellen kan via telefoonnummer 088 979 46 32. U krijgt dan eerst de planner darmchirurgie aan de telefoon. Zij regelt alle afspraken.
Kan de planner uw vraag niet beantwoorden? Of wilt u de casemanager zelf spreken? Dan maakt de planner een belafspraak. De casemanager belt u dezelfde dag terug.
U kunt ook vragen stellen aan de casemanager via mijnHMC. U kiest dan binnen mijnHMC voor een e-consult. U heeft uw DigiD nodig om in te loggen op mijnHMC.
Meer informatie en lotgenotencontact
- Op onze webpagina over darmkanker vindt u veel extra informatie.
- Op de website van KWF Kankerbestrijding vindt u veel informatie over (dikke)darmkanker.
- Op de website van de Maag Lever Darm stichting (MLDS) vindt u informatie over (het omgaan met) aandoeningen van de spijsvertering.
- Op de website van de Nederlandse Stomavereniging staat meer informatie over het gebruik van en omgaan met een stoma.
- Op de website kanker.nl vindt u onder andere informatie over kanker, de behandeling en de gevolgen ervan.
- Voor een luisterend oor en lotgenotencontact kunt u terecht op het Informatieplein Oncologie.
- Op de afdeling Chirurgie van HMC Antoniushove kan een familielid, vriend(-in) of kennis van de patiënt intensief bij de zorg betrokken worden. Hier leest u meer over Familieparticipatie tijdens de opname.
- Wilt u zo fit mogelijk starten met uw behandeling van kanker? Of vermoeidheid, energieverlies en krachtverlies tegengaan tijdens of na de behandeling? Dan is fysiotherapie bij kanker misschien iets voor u.
Wetenschappelijk onderzoek
We doen mee aan wetenschappelijk onderzoek. Daarmee willen we er onder andere voor zorgen dat we patiënten straks nog beter kunnen behandelen. Het kan zijn dat we u vragen of u wilt meedoen aan onderzoek. U bepaalt zelf of u wilt meedoen of niet.
Universitair Kankercentrum Leiden – Den Haag (UKC)HMC en het Leids Universitair Medisch Centrum (LUMC) werken samen binnen het Universitair Kankercentrum Leiden – Den Haag (UKC). Binnen het UKC delen we onze kennis en ervaring. Zo kunnen we u nog betere zorg geven. Binnen het UKC hebben we een speciaal behandelteam voor darmkanker. Hierin werken artsen en verpleegkundigen die gespecialiseerd zijn in de behandeling van darmkanker. Zij bespreken de resultaten van uw onderzoeken met elkaar en met u. Ook opereren zij u en geven ze u andere behandelingen. Doordat onze artsen veel darmoperaties doen, is de kans op complicaties minder groot. Ook is de kans daardoor groter dat u goed herstelt van de operatie. |
Meer informatie over onze zorg bij kanker vindt u op onze Oncologiepagina.