Leeftijdgebonden maculadegeneratie
Behandeling met Ranibizumab
U bent bij de oogarts geweest en heeft een aantal onderzoeken gehad. Daaruit is gebleken dat u leeftijdgebonden maculadegeneratie (LMD) heeft. Deze aandoening kan behandeld worden met het medicijn Ranibizumab. Op deze webpagina leest u meer over de behandeling, de voorbereiding en nazorg.
Specialismen en team
Afspraak en contact
088 979 29 30
ma t/m vr van 08.30 – 10.30 uur en 13.30 – 15.30 uur
Locatie
HMC Antoniushove
AdresBurgemeester Banninglaan 1, 2262 BA Leidschendam
Bewegwijzeringbegane grond
Gezondheidscentrum Hubertusduin
AdresBronovolaan 3
2597 AX Den Haag
-1e etage (souterrain), route 111
Ankers
Over leeftijdgebonden maculadegeneratie
U bent bij de oogarts geweest en heeft een aantal onderzoeken gehad. Daaruit is gebleken dat u leeftijdgebonden maculadegeneratie (LMD) heeft. Deze aandoening kan behandeld worden met het medicijn Ranibizumab. Op deze webpagina leest u meer over de behandeling, de voorbereiding en nazorg.
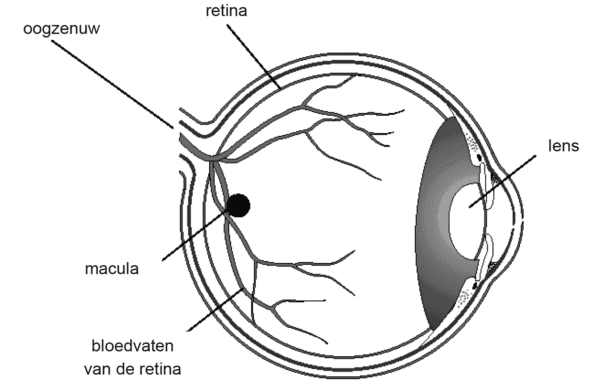
Leeftijdgebonden maculadegeneratie (LMD)
Maculadegeneratie is een slijtage van de gele vlek van het netvlies. Bij mensen boven de vijftig jaar, is leeftijdgebonden maculadegeneratie (LMD) de hoofdoorzaak van slechtziendheid. Er zijn twee verschijningsvormen van deze aandoening, de droge en de natte. Bij de ‘natte’ vorm van LMD groeien er abnormale bloedvaten in het netvlies. Soms lekken deze bloedvaten bloed of vocht. Dat veroorzaakt troebel of veranderd zicht. Zonder behandeling kan het gezichtsvermogen snel en ernstig verslechteren. Op deze webpagina gaat het over de behandeling van de ‘natte’ vorm van LMD met het medicijn Ranibizumab.
Het medicijn Ranibizumab
Ranibizumab is een medicijn dat bij leeftijdsgebonden maculadegeneratie gebruikt wordt om:
- De groei van de abnormale bloedvaten in het netvlies tegen te gaan
- De zwelling van de gele vlek (macula) te behandelen
Het medicijn wordt toegediend met een injectie in de oogbol. Het doel van de behandeling is om verder verlies van het gezichtsvermogen tegen te gaan.
De behandeling bestaat uit een aantal behandelafspraken, met tussenpozen van ongeveer vier weken. Uw oogarts bespreekt met u hoe vaak en hoe lang u de injecties nodig heeft. Dit varieert per persoon.
Hoewel sommige mensen na deze behandeling hun gezichtsvermogen deels terug hebben gekregen, is het niet zo dat Ranibizumab gezichtsvermogen herstelt dat al verloren is gegaan. Het medicijn Ranibizumab is ook niet het ultieme middel om verder verlies van gezichtsvermogen, door LMD veroorzaakt, te voorkomen.
Voorbereiding
Het is belangrijk dat u aan de oogarts doorgeeft als u:
- Het afgelopen half jaar een hartinfarct of een herseninfarct heeft gehad
- Een hoge bloeddruk heeft
De behandeling
- Op de dag van de behandeling meldt u zich bij de polikliniek Oogheelkunde van HMC Westeinde.
- De doktersassistente brengt u naar de wachtkamer. Ze geeft u verdovende druppels in het oog dat behandeld wordt. Dit kan even een prikkend gevoel geven.
- Daarna brengt de doktersassistente u naar de behandelkamer. In de behandelkamer krijgt u nogmaals een verdovende druppel.
- Tijdens de behandeling ligt u op een behandeltafel. In uw oog krijgt u een zogenoemde spreider om het oog open te houden. De oogarts desinfecteert uw oog met verdunde betadine-jodium.
- Daarna geeft de oogarts u in de oogbol een injectie met het medicijn Ranibizumab. Door de oogdruppels is uw oog verdoofd en voelt u nauwelijks iets van de injectie.
- De behandeling duurt ongeveer een kwartier.
Na de behandeling
- Uw oog kan ongeveer één dag licht geïrriteerd aanvoelen. Dit gaat vanzelf weer over.
- Na de injectie mag u twee dagen niet in uw ogen wrijven.
- Na de behandeling mag u niet zelf een voertuig besturen.
- Als u pijn in het oog krijgt of wazig gaat zien, belt u met spoed naar de polikliniek Oogheelkunde van HMC.
Na de eerste serie injecties
Ongeveer vier weken na de derde injectie heeft u een afspraak bij de oogarts in de polikliniek. De oogarts controleert uw oog en bespreekt het resultaat van de behandeling met u.
Enkele weken na de toediening is het medicijn uitgewerkt. Dit betekent dat als u met de behandeling wilt doorgaan, u regelmatig naar het ziekenhuis moet komen voor een behandeling of controle.
Sommige patiënten ervaren dit als belastend. Als u om deze of een andere reden de behandeling wilt stoppen, dan kan dat uiteraard. Bespreekt u dit tijdig met uw oogarts.
Het is niet verstandig de behandeling te onderbreken. Vaak treedt dan zoveel blijvende schade op dat het hervatten van de behandeling niet meer zinvol is of een minder goed resultaat geeft.
Bijwerkingen van het medicijn Ranibizumab
Bijwerkingen in het oog
Door de behandeling met Ranibizumab wordt uw situatie mogelijk niet beter en kan zelfs slechter worden. Een of meer van de volgende complicaties kunnen verminderd gezichtsvermogen veroorzaken en/of kunnen mogelijk blindheid tot gevolg hebben. Aanvullende behandelingen zijn dan mogelijk nodig om deze complicaties te behandelen. Bij de controles gaat de arts na of u last heeft van deze bijwerkingen. De arts bespreekt ook met u de resultaten van de behandeling.
Mogelijke complicaties door het toedienen van Ranibizumab kunnen o.a. zijn:
- Loslating van het netvlies
- Vorming van cataract (staar)
- Glaucoom (te hoge oogdruk)
- Hypotonie (te lage oogdruk)
- Beschadiging van het netvlies
- Beschadiging van het hoornvlies
- Bloeding
- Oogontsteking (endophthalmitis)
U krijgt mogelijk oogdruppels om de eventuele complicaties tot een minimum te beperken. Elk van deze genoemde zeldzame complicaties kan leiden tot ernstig, definitief verlies van gezichtsvermogen.
Bijwerkingen kunnen ook inhouden:
- Pijn in het oog
- Lichte bloedingen in het oog
- Onregelmatigheid of zwelling van het hoornvlies
- Infectie van het oog
- Stoornissen in het zicht zoals vlekjes zien
Bijwerkingen in de rest van het lichaam:
- Een klein aantal patiënten (minder dan 4%) heeft last gehad van een embolie (hartinfarct, herseninfarct) na toediening van Ranibizumab. Een studie suggereert dat patiënten die al eens een herseninfarct hebben gehad mogelijk een grotere kans hebben op een herhaling bij het geven van hogere doseringen van Ranibizumab. Als u al eens een herseninfarct hebt gehad vertelt u dit dan voor de behandeling aan uw oogarts.
- Er kunnen zich, als een middel toegepast wordt bij een groot aantal patiënten, een klein aantal incidentele levensbedreigende problemen voordoen die echter geen relatie hebben met het gebruikte middel. Bijvoorbeeld patiënten met suikerziekte hebben al een verhoogd risico op hart- en vaatziekten. Als een van deze patiënten behandeld wordt met Ranibizumab en hij krijgt een hart- of herseninfarct, dan kan dat veroorzaakt zijn door de suikerziekte in plaats van door de behandeling van Ranibizumab.
Als één van deze bijwerkingen bij u optreedt, neemt u direct contact op met de polikliniek Oogheelkunde.
Alternatieven voor de behandeling van LMD
Zonder behandeling kan LMD, soms al heel snel, leiden tot verder verlies van gezichtsvermogen. Naast een behandeling met Ranibizumab, zijn er drie andere behandelingen van LMD die soms mogelijk zijn:
- Fotodynamische therapie met het medicijn Verteporfine
- Een injectie in het oog met een middel genaamd Bevacizumab
- Een operatieve behandeling van een natte LMD
Uw oogarts kan u hierover meer vertellen, en of deze behandelingen bij u mogelijk zijn.
Verhinderd
Bent u op het afgesproken tijdstip verhinderd? Bel dan zo snel mogelijk (uiterlijk 24 uur voor de afspraak) de polikliniek Oogheelkunde om uw afspraak af te zeggen of te verplaatsen. Dit kan van ma t/m vr van 08.30 – 10.30 uur en 13.30 – 15.30 uur via telefoon 088 979 29 30.
In uw plaats kan dan een andere patiënt geholpen worden. Niet of te laat afgemelde afspraken worden in rekening gebracht.
Vragen
Heeft u na het lezen van deze webpagina nog vragen, dan kunt u contact opnemen met de polikliniek Oogheelkunde, van ma t/m vr van 08.30 – 10.30 uur en 13.30 – 15.30 uur via telefoonnummer 088 979 29 30 of via info.oogheelkunde@haaglandenmc.nl.