Embolisatie van de prostaat
Binnenkort heeft u een afspraak voor een embolisatie van de prostaat. Het doel van deze behandeling is om uw prostaat kleiner te maken. Daardoor gaat plassen beter. Als u last heeft van bloedingen, kan de embolisatie die ook stoppen. Hier leest u meer over deze operatie. Ook staat hier wat u zelf moet doen, zodat de embolisatie goed gaat.
Specialismen en team
Afspraak en contact
HMC Antoniushove
HMC Bronovo
HMC Westeinde
088 979 46 00
HMC Gezondheidscentrum Wassenaar 088 979 72 45
ma t/m vr van 08.00 – 12.00 uur en van 13.00 – 16.00 uur
Locatie
HMC Antoniushove
AdresBurg. Banninglaan 1
2262 BA Leidschendam
begane grond, route blauw
Ankers
Over embolisatie van de prostaat
Binnenkort heeft u een afspraak voor een embolisatie van de prostaat. Het doel van deze behandeling is om uw prostaat kleiner te maken. Daardoor gaat plassen beter. Als u last heeft van bloedingen, kan de embolisatie die ook stoppen. Hier leest u meer over deze operatie. Ook staat hier wat u zelf moet doen, zodat de embolisatie goed gaat.
We doen de embolisatie op de afdeling Radiologie van HMC Westeinde. Voor de behandeling meldt u zich bij de verpleegafdeling Urologie in HMC Westeinde. U blijft na de embolisatie nog een nacht op deze verpleegafdeling. Dit is nodig om te controleren of alles goed met u gaat na de operatie.
Via het patiëntenportaal mijnHMC krijgt u meer informatie over waar en hoe laat u zich meldt in het ziekenhuis. U krijgt een e-mail als dit bericht voor u klaar staat in mijnHMC. Hebben we uw e-mailadres niet, dan krijgt u de informatie op papier.
Belangrijk om te weten
|
HMC-patiëntenpas
Als u naar het ziekenhuis komt, neemt u uw HMC-patiëntenpas mee. Heeft u geen HMC-patiëntenpas of zijn uw gegevens veranderd? Dan kunt u de pas vóór de behandeling laten maken of de gegevens laten aanpassen. Dit kan bij de inschrijfbalie in de centrale hal.
Wilt u daarvoor 15 minuten eerder naar het ziekenhuis komen? Dan bent u nog op tijd voor uw afspraak. Dank u wel!
Als u niet kunt komen
Kunt u niet komen op de afgesproken tijd? Bel dan zo snel mogelijk met de afdeling Radiologie om uw afspraak af te zeggen of te verplaatsen. Doe dit op zijn laatst 24 uur voor de afgesproken tijd. We kunnen uw plek dan gebruiken voor een andere patiënt. Het telefoonnummer van de afdeling Radiologie is 088 979 46 00.
Laat u ons niet of te laat weten dat u niet kunt komen? Dan moet u helaas betalen voor de afspraak.
Als u de afspraak verzet, moet u misschien ook een nieuwe afspraak maken met uw uroloog. Vraag dit na bij de afdeling Urologie.
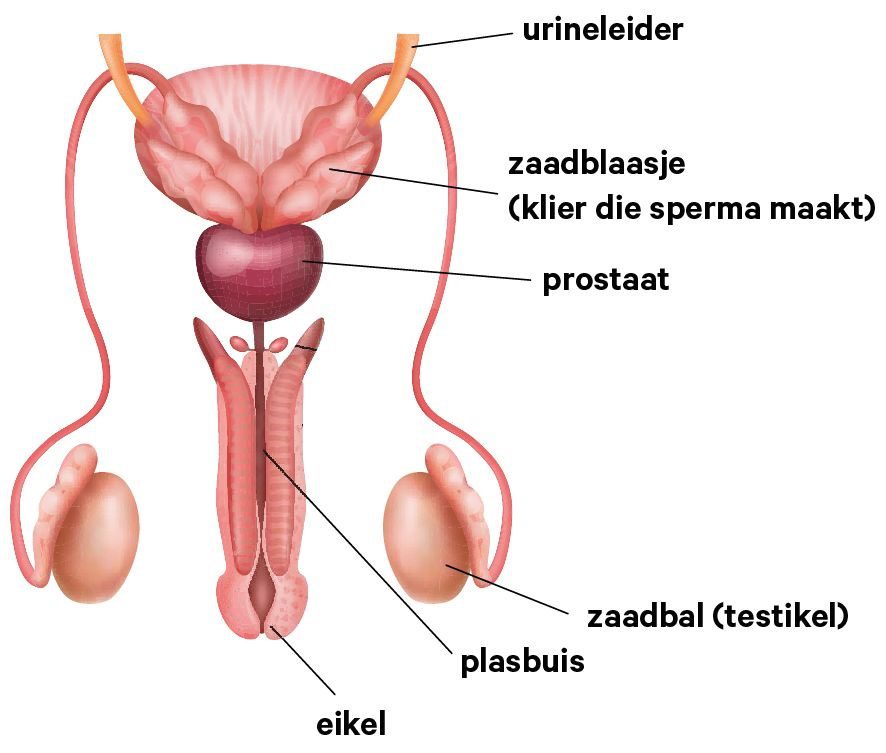
Wat is een embolisatie van de prostaat
Uw prostaat krijgt bloed via kleine bloedvaatjes. Bij een embolisatie sluiten we deze bloedvaatjes af met kleine korreltjes van plastic en gelatine. Als de prostaat geen bloed meer krijgt, wordt deze kleiner. Daardoor moeten uw klachten minder worden.
Voor de embolisatie krijgt u een angiografie. Bij dit onderzoek maken we röntgenfoto’s van de bloedvaatjes bij de prostaat. We kunnen zo precies zien welke bloedvaatjes we moeten afsluiten. Om de bloedvaatjes goed te kunnen zien bij de angiografie, spuiten we ook een contrastmiddel in. Dit gebeurt via een slangetje in uw liezen.
Voorbereiding bij een embolisatie van de prostaat
Waardevolle spullen
Wij adviseren u waardevolle spullen als sieraden zoveel mogelijk thuis te laten. Het ziekenhuis is niet aansprakelijk als uw spullen kwijtraken of stuk gaan.
Contactpersoon
Het is belangrijk dat u een contactpersoon heeft als u een embolisatie van de prostaat krijgt. Vraag daarom aan een familielid of kennis of die contactpersoon wil zijn. De verpleegkundige zal u in het ziekenhuis vragen naar de naam en het telefoonnummer van uw contactpersoon. Het ziekenhuis zal uw contactpersoon bellen als dat nodig is.
Begeleiding
U mag na de behandeling niet alleen naar huis. Ook mag u de eerste 24 uur niet alleen zijn als u weer thuis bent. Er is namelijk een kleine kans op een onverwacht medisch probleem. Zorg er daarom voor dat iemand u naar huis brengt en thuis op u let.
Contrastmiddel
We brengen bij deze behandeling een contrastmiddel in uw lichaam. In deze vloeistof zit de stof jodium. We gebruiken het contrastmiddel om de bloedvaatjes bij de prostaat beter in beeld te brengen.
Uw nieren zorgen ervoor dat het contrastmiddel weer uit uw lichaam gaat. Daarom moeten we voor het onderzoek goed weten hoe uw nieren werken. Weten we dat nog niet? Dan zorgt uw uroloog dat u een bloedonderzoek krijgt.
Allergie voor het contrastmiddel
Heeft u eerder een onderzoek met contrastmiddel gehad? En was u hier allergisch voor? Geeft dit dan door aan uw uroloog. Bent u dit vergeten? Laat het dan voor de behandeling weten in het ziekenhuis. We bekijken dan welke voorzorgsmaatregelen nodig zijn.
Niet eten en drinken
Deze behandeling kan alleen doorgaan als u in de uren voor de opname niet heeft gegeten en gedronken. Hieronder staat wat u moet doen:
- Tot 6 uur vóór uw opname in het ziekenhuis mag u gewoon eten en drinken.
- Van 6 tot 2 uur vóór uw opname in het ziekenhuis mag u alleen nog heldere dranken drinken. U mag niet meer eten. Heldere dranken zijn:
- water
- thee en koffie zonder melk en melkpoeder
- limonade van water met een beetje siroop
- appelsap
- Binnen de laatste 2 uur vóór uw opname in het ziekenhuis mag u niets meer eten of drinken.
Medicijnen
Gebruikt u medicijnen? Neem die dan mee naar het ziekenhuis, met de verpakking die erbij hoort. U gebruikt uw eigen medicijnen als u in het ziekenhuis ligt.
Bloedverdunners
Gebruikt u bloedverdunnende medicijnen (zoals Ascal, Sintrom, Marcoumar)? Dan moet u hier misschien enkele dagen voor de behandeling tijdelijk mee stoppen. Overleg hierover met uw uroloog. Hebben we het hier niet met u over gehad? Of heeft u hier vragen over? Neemt u dan contact op met uw uroloog.
Gesprek met de interventieradioloog
Voor de behandeling krijgt u een gesprek met de interventieradioloog. Dit is een arts die u behandelt met behulp van radiologische technieken als röntgen, echografie, CT en MRI. De interventieradioloog doet ook de embolisatie van de prostaat.
De interventieradioloog legt u uitgebreid uit wat er gebeurt bij een embolisatie van de prostaat. Ook bespreekt de interventieradioloog met u of u een slaapmiddel kunt krijgen bij de behandeling.
U kunt in dit gesprek zelf ook al uw vragen stellen.
Slaapmiddel bij een embolisatie van de prostaat
U krijgt bij deze behandeling een slaapmiddel. Daardoor merkt u niets van de embolisatie. U krijgt een afspraak om te bepalen of u het slaapmiddel veilig kunt krijgen. Die afspraak heet de pre-operatieve screening. Het Opnamebureau stuurt u de afspraak voor de pre-operatieve screening.
De behandeling
De opnamedag
U meldt zich op de afgesproken dag en tijd op de verpleegafdeling Urologie. Een verpleegkundige ontvangt u daar. De verpleegkundige bespreekt met u wat er die dag gebeurt. Het kan gebeuren dat u later aan de beurt bent voor de embolisatie dan gepland. Dit komt door onverwachte (spoed)onderzoeken of onderzoeken die uitlopen.
De verpleegkundige brengt u naar de holding als u aan de beurt bent. In deze kamer bereidt de anesthesiemedewerker u voor op het krijgen van het slaapmiddel. Een anesthesiemedewerker weet veel van allerlei soorten verdoving.
De angiografie
De anesthesiemedewerker brengt u naar de angiografiekamer. U gaat hier liggen op de onderzoekstafel. Het team dat de behandeling doet, geeft u uitleg over het slaapmiddel en de behandeling. Daarna krijgt u het slaapmiddel.
Als u slaapt maken we uw liezen schoon met een desinfectiemiddel. U komt onder een steriel laken te liggen. De interventieradioloog en de laborant dragen steriele jassen en handschoenen. Dit alles doen we om te voorkomen we dat u een infectie krijgt.
We verdoven de huid rond uw liesslagaders. Daarna brengen we een dun slangetje in allebei uw liezen. Via de slangetjes spuit de interventieradioloog contrastmiddel in. Tijdens het inspuiten maken we röntgenopnamen. Op die beelden ziet de interventieradioloog waar de bloedvaatjes zitten die bloed geven aan uw prostaat.
De embolisatie van de prostaat
Via de slangetjes in uw liezen brengen we kleine korreltjes in van gelatine of plastic. Met deze korreltjes sluiten we de bloedvaatjes af die uw prostaat bloed geven.
Hierna haalt de interventieradioloog de slangetjes uit uw liezen. We sluiten de liezen daarna met een stopje, plugje of hechting. Op de wondjes doen we een pleister. Daarna zorgen we ervoor dat u weer wakker wordt. We brengen u naar de uitslaapkamer.
Na de embolisatie van de prostaat
Na het sluiten van de liezen moet u 2 uur plat op bed blijven liggen. Soms gaat een lies niet helemaal goed dicht. We doen dan een drukverband op de plek waar het slangetje zat. U moet dan 6 uur plat op bed blijven liggen.
U kunt na de behandeling een blauwe plek krijgen in de liezen. Dit is vervelend, maar gaat na een tijdje vanzelf weg.
Op de verpleegafdeling controleert de verpleegkundige regelmatig uw pols en bloeddruk. De verpleegkundige controleert ook uw liezen. Ze kijkt daarbij of er nog bloed komt uit de wondjes. U mag direct weer eten en drinken. Het is belangrijk dat u na het onderzoek veel drinkt. Het contrastmiddel gaat dan sneller uit uw lichaam.
Is de tijd die u plat op bed moest liggen voorbij? Dan controleert de verpleegkundige of uw liezen goed dicht zijn. Is alles in orde? Dan mag u weer uit bed. U blijft na de behandeling een nacht op de verpleegafdeling. Zijn alle controles de volgende dag goed? Dan mag u naar huis.
Adviezen voor thuis
- Vanaf 24 uur na de operatie mag u weer douchen.
- U mag niet zwemmen, in bad of in de sauna tot de huid genezen is. Ga in ieder geval de eerste 4 dagen niet zwemmen, in bad of in de sauna.
- U mag de eerste 3 tot 4 dagen niet persen, niet zwaarder tillen dan 2 kg en geen zware lichaamsoefeningen doen.
- De pleisters op de liezen mag u een dag na de behandeling weghalen. Maak de huid schoon met milde zeep en water. Droog de huid daarna voorzichtig af. Doe er ten slotte nieuwe pleisters op. Dat hoeft niet meer als de huid genezen is.
- Bespreek met de interventieradioloog wanneer u na de operatie weer mag werken en sporten.
Bel met de uroloog als:
- u koorts hoger dan 38,5˚C heeft
- u last heeft van bloedingen
- uw liezen steeds gevoeliger worden of dik worden
- uw liezen rood worden of als u een warm gevoel krijgt in uw liezen
- u uw benen niet voelt of u pijn heeft in uw benen nadat u weer bent gaan bewegen
- u uitslag heeft op uw huid
Complicaties
Meestal zijn er geen problemen tijdens de behandeling of de tijd erna. Maar soms zijn er toch complicaties. Complicaties zijn onverwachte medische problemen. Het risico op complicaties verschilt van persoon tot persoon. Daarom kijken we al voor de behandeling goed welk risico groter is: het risico van de behandeling, of het risico als we u niet behandelen. De interventieradioloog bespreekt dit met u tijdens het gesprek voor de behandeling.
Een complicatie bij deze behandeling is dat u een bloeding in de lies kunt krijgen. U ziet dan een grote blauwe plek in de lies. De lies zal dan ook dikker zijn. Het is belangrijk dat u de verpleegkundige direct waarschuwt als dit gebeurt. We moeten u hiervoor dan behandelen. Gebeurt dit als u al thuis bent? Kom dan zo snel mogelijk naar de Spoedeisende Hulp.
Allergische reactie
Minder dan 1 van elke 100 patiënten krijgt last van het contrastmiddel. Ze moeten bijvoorbeeld niezen of krijgen last van huiduitslag die jeukt. U kunt tot een paar dagen na het onderzoek last krijgen van deze allergische reactie. Meestal hoeven we u hier niet voor te behandelen. De klachten gaan dan vanzelf over.
Worden uw klachten erger? Of wordt u benauwd? Bel dan met de afdeling Radiologie via telefoonnummer 088 979 46 00. Buiten kantooruren kunt u bellen met de Spoedeisende Hulp via telefoonnummer 088 979 23 80.
De uitslag van de behandeling
De interventieradioloog laat u na de behandeling weten hoe de operatie is gegaan. De interventieradioloog laat het resultaat ook weten aan de arts die de behandeling heeft aangevraagd.
Vragen
Heeft u nog vragen over de behandeling? Dan kunt u bellen met de afdeling Radiologie. De afdeling Radiologie is bereikbaar via telefoonnummer 088 979 46 00. U kunt uw vragen ook voor of na de behandeling stellen in het ziekenhuis.
Bij problemen buiten kantooruren die niet kunnen wachten, kunt u bellen met de Spoedeisende Hulp (SEH) van HMC Westeinde. U bereikt de Spoedeisende Hulp via telefoonnummer 088 979 23 80.