Behandeling van perifeer zenuwletsel
Bij perifeer zenuwletsel zijn perifere zenuwen beschadigd. Bijvoorbeeld door een ongeval of een operatie. Het is belangrijk om deze beschadiging snel te ontdekken en behandelen. U kunt voor de diagnostiek en behandeling van perifere zenuwletsels terecht bij het multidisciplinaire team van specialisten van HMC. We zijn niet alleen gespecialiseerd in het met operaties herstellen van perifeer letsel dat kort geleden is ontstaan. Ook in secundaire behandeling van zenuwletsels (als de zenuwen enige tijd geleden zijn beschadigd) zijn wij specialisten. Plexus brachialisletsels (beschadigingen aan een netwerk van zenuwen in de arm) worden behandeld in het LUMC, waarmee de zenuwchirurgen van HMC samenwerken.
Specialismen en team
Afspraak en contact
Polikliniek Neurochirurgie
HMC Antoniushove en
HMC Westeinde
088 979 43 65
ma t/m vr van 08.00 – 16.30 uur
Verpleegafdeling Neurochirurgie HMC Westeinde
088 979 21 67
Spoed, buiten kantooruren
Polikliniek Plastische chirurgie
088 979 44 99
HMC Antoniushove
HMC Bronovo
HMC Westeinde
ma t/m vr van 08.00 – 16.30 uur
Locatie
HMC Antoniushove
AdresBurg. Banninglaan 1
2262 BA Leidschendam
begane grond, route rood
HMC Westeinde
AdresLijnbaan 32, 2512 VA Den Haag
Bewegwijzering1e etage, route blauw
HMC Antoniushove, polikliniek Plastische chirurgie
AdresBurgemeester Banninglaan 1 2262 AK Leidschendam
BewegwijzeringBegane grond, route rood
HMC Bronovo, polikliniek Plastische chirurgie
AdresBronovolaan 5 2597 AX Den Haag
Bewegwijzering4e etage, route 50
Ankers
Over behandeling van perifeer zenuwletsel
Bij perifeer zenuwletsel zijn perifere zenuwen beschadigd. Bijvoorbeeld door een ongeval of een operatie. Het is belangrijk om deze beschadiging snel te ontdekken en behandelen. U kunt voor de diagnostiek en behandeling van perifere zenuwletsels terecht bij het multidisciplinaire team van specialisten van HMC.
We zijn niet alleen gespecialiseerd in het met operaties herstellen van perifeer letsel dat kort geleden is ontstaan. Ook in secundaire behandeling van zenuwletsels (als de zenuwen enige tijd geleden zijn beschadigd) zijn wij specialisten. Plexus brachialisletsels (beschadigingen aan een netwerk van zenuwen in de arm) worden behandeld in het LUMC, waarmee de zenuwchirurgen van HMC samenwerken.
Belangrijk om te weten:Krijgt u een operatie? Lees dan de informatie onder ‘Hoe gaat de voorbereiding op de operatie?’ goed door. U mag bijvoorbeeld soms vanaf 0.00 uur ’s nachts voor de operatie niets meer eten en drinken. Ook staan hier andere dingen die belangrijk zijn om de operatie door te laten gaan. |
Wat zijn de perifere zenuwen?
Zenuwen zijn een soort draden die door ons lichaam lopen. Ze geven seintjes uit de hersenen door aan onze spieren en organen en omgekeerd. Zo kunnen we bijvoorbeeld lopen en dingen voelen.
Alle zenuwen die te maken hebben met de hersenen en het ruggenmerg horen bij het centrale zenuwstelsel. Alle andere zenuwen horen bij het perifeer zenuwstelsel. De zenuwen in het perifeer zenuwstelsel heten ook wel perifere zenuwen. Het perifeer zenuwstelsel bestaat onder andere uit zenuwen die de spieren besturen, zenuwen die de organen besturen en zenuwen waardoor we pijn, warmte en kou voelen.
Figuur 1. Het perifere zenuwstelsel
Hoe zit een zenuw in elkaar?
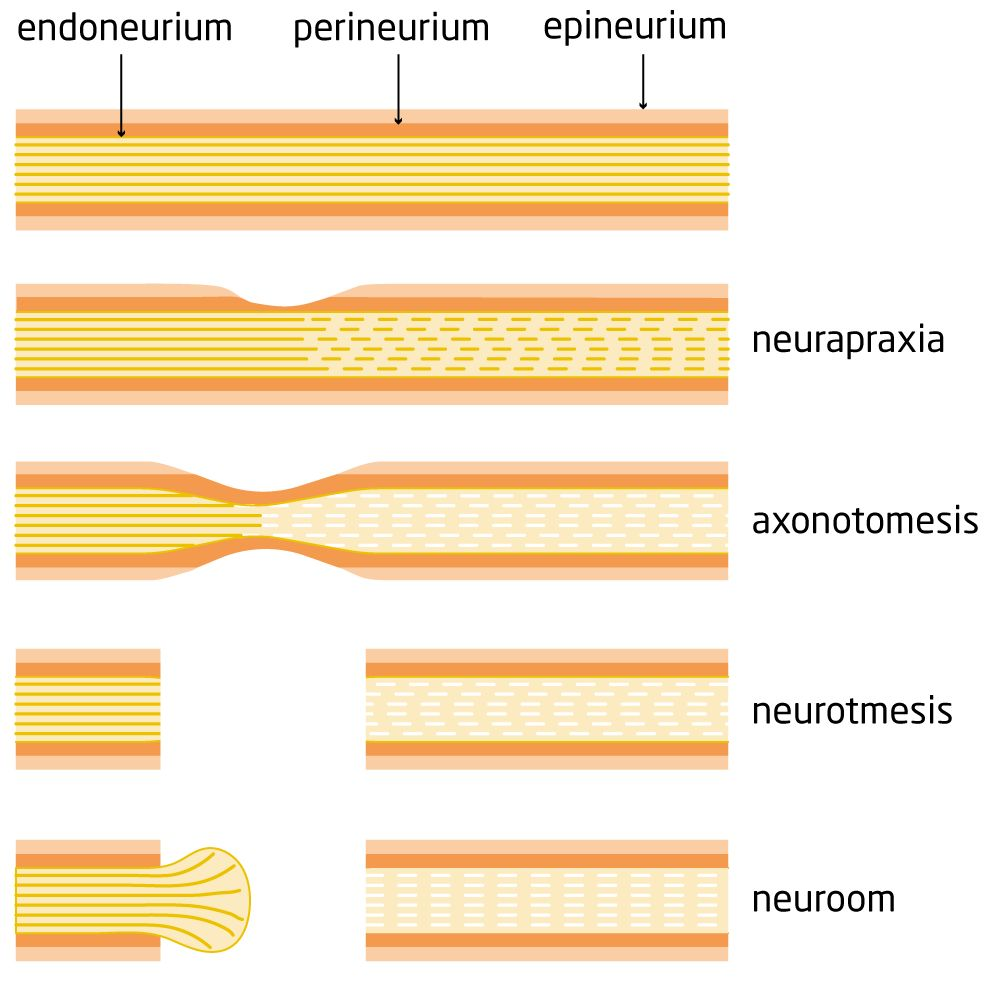
Een zenuw lijkt een beetje op een elektriciteitskabel. Een zenuw bestaat uit meerdere zenuwvezels, net als een elektriciteitskabel bestaat uit meerdere koperdraadjes. Om alle zenuwvezels zit een eigen omhulsel. Dit omhulsel heet het endoneurium. Het is een soort kokertje dat vergelijkbaar is met het plastic omhulsel van de koperdraad.
Meerdere zenuwvezels zitten op hun beurt samen in een bundel, die fascikel heet. Hierom zit een bindweefsellaag, het perineurium. Meerdere bundels samen vormen de zenuw. Ook om die bundels samen zit een bindweefsellaag: het epineurium.

Figuur 2: De structuur van een zenuw lijkt op die van een elektriciteitskabel
Welke soorten zenuwletsel zijn er?
Er zijn verschillende soorten beschadigingen van de zenuw:
- Bij de minst ernstige vorm van zenuwletsel (neurapraxia) zijn de zenuwvezels zelf niet beschadigd. Wel zijn de omhulsels van de zenuwvezels beschadigd. Dit zenuwletsel herstelt vaak vanzelf binnen enkele weken.
- Bij het axonotmesisletsel is er meer schade. De zenuwvezels zijn dan onderbroken op het punt van beschadiging. Daardoor sterven de zenuwvezels vanaf deze plek af. De stippellijntjes in figuur 3 laten dit zien. Ook dit zenuwletsel herstelt vanzelf, maar dit duurt veel langer dan bij neurapraxia. De zenuwvezels moeten namelijk opnieuw uitgroeien vanaf de beschadigde plek. Dit gebeurt met een snelheid van ongeveer 1mm/dag.
Het hangt af van de plek van de beschadiging hoe lang dit duurt. Zit de beschadiging dicht bij de spier of het stuk huid waar de zenuw naartoe gaat? Dan duurt het relatief kort tot de zenuwvezels weer zijn uitgegroeid. Zit de beschadiging ver van de spier of het stuk huid waar de zenuw naartoe gaat? Dan duurt het uitgroeien lang. Het herstel kan dus maanden tot soms meer dan 1 jaar duren. - Het neurotmesisletsel is de ergste vorm van zenuwletsel. Hierbij zijn niet alleen de zenuwvezels kapot, maar ook de bindweefsellagen die er omheen zitten. Dit kan bijvoorbeeld gebeuren doordat een zenuw is doorgesneden. Ook bij een neurotmesisletsel gaan de zenuwvezels opnieuw uitgroeien. Vaak bereiken ze alleen niet meer het andere uiteinde van de zenuwvezels. Er ontstaat een bolletje; het neuroom. Door zo’n neuroom kunt u veel pijn hebben.
- Een speciale vorm van een neurotmesisletsel is een traumatisch neuroom. Dit is een neuroom (bolletje van zenuwvezels) dat bijvoorbeeld ontstaat door een ongeluk, een operatie, een diepe snijwond of een amputatie. Vinden we bij een echo of MRI een traumatisch neuroom? Dan zijn er behandelingen mogelijk die niet hieronder staan. Meer over een traumatisch neuroom en de behandeling ervan leest u op deze pagina.
Figuur 3. Overzicht van de verschillende soorten zenuwletsels. Bovenaan ziet u hoe een onbeschadigde zenuw eruit ziet in lengterichting. Dit is hetzelfde voor alle zenuwen in het lichaam. Wel zijn zenuwen niet overal even dik. Hoe dik een zenuw is, hangt af van de plek en rol van de zenuw. Wat u niet ziet op het plaatje: links loopt de zenuw door naar het ruggenmerg en de hersenen, rechts loopt de zenuw door naar de huid en/of de spieren.
Hoe gaat het onderzoek naar het soort zenuwletsel?
We kunnen met een echo of een spieronderzoek (EMG) onderzoeken welke soort zenuwletsel u heeft. Een echo is een onderzoek waarbij we met geluidsgolven in uw lichaam kijken. Bij een EMG steken we kleine naaldjes in een spier. Zo onderzoeken we of er activiteit is in de spier. Als dat zo is, dan zijn nog niet alle zenuwvezels door.
Soms maken we ook een MRI-scan. Bij een MRI-scan kijken we in uw lichaam met behulp van een magnetisch veld en radiogolven. We doen een MRI-scan als een echo niet lukt, omdat de beschadigde zenuw te diep in uw lichaam ligt. Soms doen we ook een MRI-scan om te onderzoeken of nog andere weefsels in uw lichaam beschadigd zijn.
Blijkt uit dit onderzoek dat u neurotmesisletsel heeft? Dan plannen we zo snel mogelijk een operatie in. Soms kunnen we niet precies zien of u axonotmesisletsel of neurotmesisletsel heeft. We kunnen dan een exploratie doen. Dit is een operatie waarmee we bekijken of de zenuw helemaal door is of niet. Ook kunnen we afwachten of de beschadiging van de zenuw vanzelf herstelt.
Kiezen we voor deze laatste mogelijkheid? Dan krijgt u na enkele maanden een nieuw spieronderzoek (EMG). Daarbij onderzoeken we of sommige zenuwvezels de spier al hebben bereikt. Dit gebeurt namelijk soms een tijd voordat u als patiënt merkt dat u weer kunt bewegen of weer gevoel hebt.
Welke operaties zijn er bij perifeer zenuwletsel?
Is de zenuw doorgesneden (neurotmesisletsel)? Dan kunnen we de zenuw het beste hechten binnen enkele uren na het ontstaan van de beschadiging. Dit doen we op de operatiekamer. U krijgt bij deze operatie volledige narcose. Dit betekent dat u een tijdje gaat slapen.
Tijdens de operatie maken we de uiteinden van de zenuw aan elkaar vast. Dit doen we met een chirurgische draad die zo dun is als een haar. Vaak doen we gips rond de plek waar we u hebben geopereerd. Dit doen we dan om te voorkomen dat de hechtingen na de operatie weer losgaan.
Is de beschadiging al enkele dagen of weken geleden gebeurd? Dan lukt het vaak niet meer om de zenuwuiteinden goed aan elkaar te hechten. We moeten dan soms een zenuw gebruiken die we ergens anders uit uw lichaam weghalen. Dit noemen we een donorzenuw. Hiervoor zijn er verschillende mogelijkheden. De arts die u opereert (de chirurg) zal die voor de operatie met u bespreken.
Uw arts bespreekt met u welke operatie het beste past bij uw medische situatie.
Hoe gaat de voorbereiding op de operatie?
De informatie hieronder geldt als u een operatie nodig heeft en we u niet meteen na het ontstaan van het zenuwletsel hebben geopereerd. U heeft in dat geval een afspraak gekregen voor een operatie op een later moment.
Afspraak
U heeft een verwijzing gekregen voor een afspraak in HMC Antoniushove of HMC Westeinde. Normaal gesproken kunt u binnen 2 weken terecht voor uw eerste afspraak. U heeft deze afspraak met de chirurg, de verpleegkundig specialist of de physician assistant. We praten met u over uw klachten en onderzoeken u.
Is er meer onderzoek nodig? Dan proberen we dat zo snel mogelijk in te plannen. Als een operatie de beste keuze is, bespreken we met u wat de operatie precies inhoudt. Ook plannen we dan een afspraak in met de anesthesist. Deze arts zorgt voor de verdoving tijdens de operatie.
Preoperatieve spreekuur
Voordat we u opereren, heeft u een gesprek met de anesthesist, een verpleegkundige en een medewerker van de apotheek. Dit gesprek heet het preoperatieve spreekuur. Hierin bespreken we met u welke voorbereidingen u moet doen voor de operatie. Naar aanleiding van dit gesprek krijgt u soms nog andere onderzoeken. Soms verwijzen we u ook door naar een andere arts. Een bezoek aan het preoperatieve spreekuur kan enkele uren duren.
Kunt u niet naar de afspraak komen?
Heeft u een probleem waardoor u niet op tijd naar de afspraak kunt komen? Laat dit dan zo snel mogelijk weten aan de polikliniek waar u onder behandeling bent (Neurochirurgie of Plastische Chirurgie). Doe dit uiterlijk 24 uur voor de afspraak. Wij kunnen dan een andere patiënt in uw plaats helpen.
U kunt zich afmelden van maandag tot en met vrijdag van 08.00 tot 16.30 uur. Meldt u een afspraak niet of te laat af? Dan moet u helaas betalen voor de afspraak.
Medicijnen
Gebruikt u medicijnen, bijvoorbeeld bloedverdunners? Dan bespreekt uw arts in HMC met u of u vóór de operatie moet stoppen met deze medicijnen. Sommige medicijnen mag u gewoon blijven gebruiken.
Eten en drinken
Krijgt u een plaatselijke verdoving? Dan hoeft u niet nuchter te zijn vóór de operatie. Dit betekent dat u gewoon mag eten en drinken.
Krijgt u een grotere verdoving van de arm of het been? Of krijgt u een volledige narcose? Dan mag u vanaf 0.00 uur ’s nachts voor de operatie niets meer eten en drinken.
Vervoer
Na de operatie kunt u niet zelf met de auto naar huis rijden. Regel daarom van tevoren vervoer naar huis.
Sieraden
U mag geen sieraden dragen tijdens de operatie. Doe deze dus van tevoren af.
Wat zijn adviezen na de operatie?
Naar huis
Na een operatie op de polikliniek mag u meestal direct naar huis.
Heeft u een uitgebreidere verdoving van de arm of het been gehad? Of een volledige narcose? Dan blijft u nog een aantal uren of 1 dag in het ziekenhuis.
Pijn
Als de verdoving is uitgewerkt, kan u pijn voelen rond de wond. U kunt paracetamol slikken tegen de pijn. Neem maximaal 3 keer per dag 2 tabletten van 500 mg.
Gips
Vaak zetten we uw arm, been of enkel na de operatie in het gips. Dit gips moet 2 weken blijven zitten.
Voorzichtig met de arm of het been
Wees voorzichtig met uw arm of been in de eerste 2 weken na de operatie. Belast uw hand of voet niet. U mag wel uw vingers gewoon bewegen. Nadat het gips weggehaald is, kunt u uw arm of been wel weer gebruiken.
Afhankelijk van de plek van de zenuwbeschadiging kan het belangrijk zijn om uw gewrichten (bijvoorbeeld heup, knie, schouder en elleboog, handen, voeten, vingers, tenen) te bewegen. Doe dit alleen in overleg met een fysiotherapeut of handtherapeut. Door uw gewrichten te bewegen, voorkomt u dan een contractuur. Bij een contractuur raken uw spieren en pezen verkort. Hierdoor kan een gewricht in dwangstand komen. Bij een dwangstand verliest het gewricht zijn soepelheid en wordt stijf.
Wond
De wond moet de eerste week droog blijven. Heeft u geen hechtingen die vanzelf oplossen? Dan verwijderen we de hechtingen meestal samen met het gips op de gipskamer. Heeft u geen gips? Dan laat u de hechtingen 2 weken na de operatie door de huisarts verwijderen. Maak zelf een afspraak hiervoor met uw huisarts.
Maak na het weghalen van de hechtingen geen bewegingen waarmee u kracht of druk zet op de wond.
Herstel
Het herstel van de zenuw kan afhankelijk van de plek van beschadiging maanden tot anderhalf jaar duren. Sommige patiënten voelen tijdens het herstel elektrische prikkels in de baan van de zenuw. Dit voelt soms prettig, omdat dit het gevoel geeft dat er iets gebeurt. Doen de prikkels pijn? Dan kan uw arts medicijnen voorschrijven tegen deze pijn.
Complicaties
Een complicatie is een extra medisch probleem dat soms gebeurt. Bij een operatie aan perifeer zenuwletsel is de kans op een complicatie klein. Mogelijke complicaties zijn:
- rode huid bij de wond
- een nabloeding (de wond gaat weer bloeden)
- een infectie van de wond
- contractuur
Wanneer moet u contact opnemen met HMC?
Neem meteen contact op met de polikliniek Neurochirurgie of Plastische chirurgie in deze situaties:
- Als u koorts heeft
- Als er vocht of pus uit de wond komt
U vindt de telefoonnummers bovenaan deze informatie. Bij spoed buiten kantoortijden kunt u bellen met de spoedeisende hulp op HMC Westeinde, via telefoonnummer 088 979 79 00.
Na 2 weken kunt u bij klachten gewoon contact opnemen met uw huisarts.
Wanneer heeft u een afspraak voor controle?
Na ongeveer 2 maanden komt u voor een controle naar de polikliniek of bellen we u voor een telefonische controle.
Samen met uw behandelaar heeft u op de polikliniek gesproken over een mogelijke operatie voor uw aandoening. De operatie is besproken op basis van uw klachten en de onderzoeken die toen beschikbaar waren. Soms verandert het plan voor de operatie. Dat kan gebeuren vlak voor of tijdens de operatie. De reden kan zijn dat er nieuwe informatie is, dat uw gezondheid is veranderd of dat de chirurg voor of tijdens de operatie andere inzichten krijgt. De chirurg bespreekt zo’n verandering altijd met u. Als het plan verandert tijdens de operatie, dan hoort u het achteraf. Het belangrijkste doel blijft altijd hetzelfde: een zo goed mogelijk resultaat voor u.