Verwijdering van de baarmoeder
U krijgt deze informatie omdat u uw baarmoeder wilt laten verwijderen. Een ander woord voor het weghalen van de baarmoeder is uterusextirpatie of hysterectomie. In deze folder leest u over de operatie, het herstel na de operatie en mogelijke medische problemen na de operatie. Neem gerust contact met ons op als u nog vragen heeft.
Specialismen en team
Afspraak en contact
088 979 43 34
ma t/m vr van 08.00 – 16.30 uur
Locatie
HMC Antoniushove
AdresBurg. Banninglaan 1, 2262 BA Leidschendam
BewegwijzeringLeidschendam
Ankers
Over verwijdering van de baarmoeder
U krijgt deze informatie omdat u uw baarmoeder wilt laten verwijderen. Een ander woord voor het weghalen van de baarmoeder is uterusextirpatie of hysterectomie.
In deze folder leest u over de operatie, het herstel na de operatie en mogelijke medische problemen na de operatie.
Neem gerust contact met ons op als u nog vragen heeft.
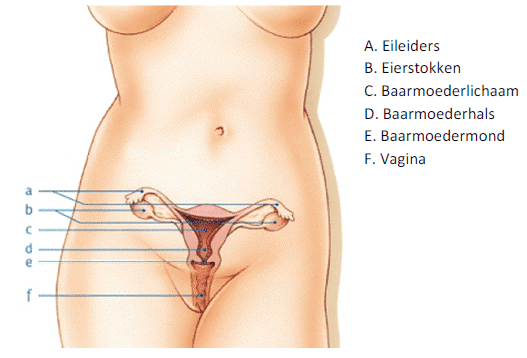
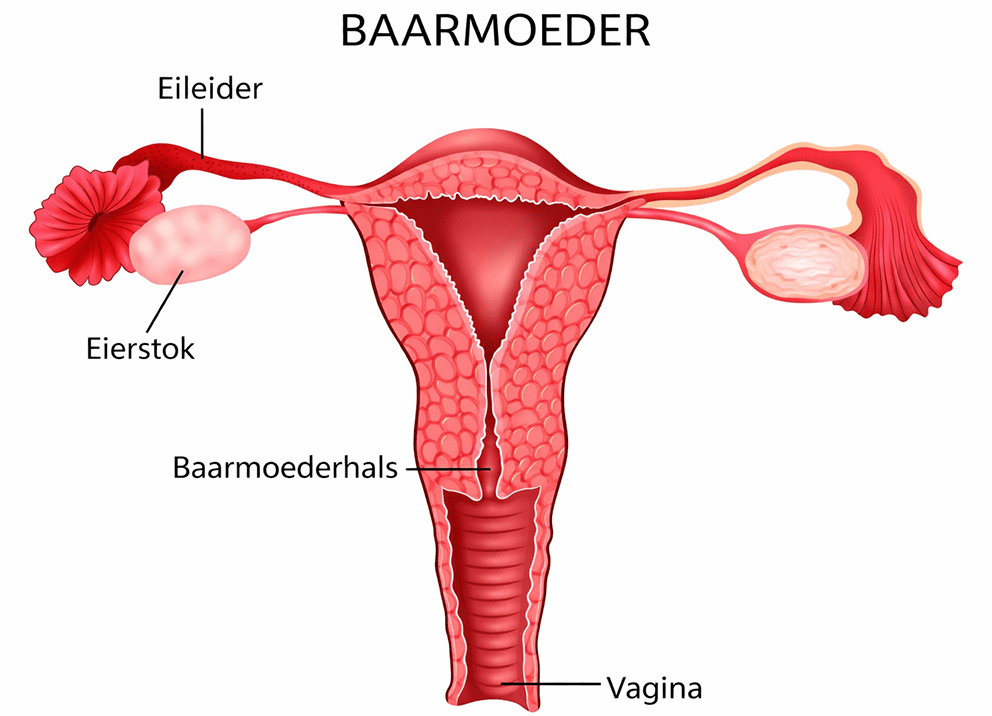
Wat is de baarmoeder
De baarmoeder (uterus) heeft meestal de vorm en grootte van een peer.
De belangrijkste taak van de baarmoeder is dat een bevruchte eicel zich daar aan het begin van de zwangerschap kan innestelen. De baarmoeder beschermt ook de baby tijdens de zwangerschap.
De wand van de baarmoeder bestaat uit spierweefsel. Aan de binnenkant zit slijmvlies.
Het onderste deel komt uit in de vagina. Dit deel heet de baarmoederhals of baarmoedermond.
De baarmoeder hoort, net als de eierstokken, eileiders en vagina, bij de inwendige geslachtsorganen. Deze organen liggen onder in de buikholte. Dit heet ook wel het kleine bekken.
Dicht bij de baarmoeder liggen ook de blaas en de darmen.
De inwendige vrouwelijke geslachtsorganen (Bron: KWF Kankerbestrijding)
Waarom de baarmoeder verwijderen?
Redenen voor een baarmoederverwijdering kunnen zijn:
- kanker van de baarmoeder
- een grote kans op kanker
Bijvoorbeeld als er bij u een voorstadium van kanker is gevonden.
Of omdat baarmoederkanker voorkomt in uw familie. - grote vleesbomen, ook wel myomen genoemd.
- endometriose en adenomyose.
Bij endometriose groeit weefsel dat lijkt op baarmoederslijmvlies buiten de baarmoeder.
Bij adenomyose zit het baarmoederslijmvlies in de spierwand van de baarmoeder zelf. - een erge verzakking van de baarmoeder
- steeds ergere buikpijn die komt door de baarmoeder
- menstruatieklachten of hevige bloedingen die we niet op een andere manier kunnen behandelen
Of baarmoederverwijdering een goede oplossing voor u is, hangt af van:
- hoe ernstig uw klachten zijn
Bij kanker is er een duidelijke reden om deze ingreep te doen.
Bij pijn is de afweging lastiger. Vindt u bijvoorbeeld de pijn erger dan dat u na de operatie geen baarmoeder meer heeft? - hoe oud u bent
Hoe jonger u bent, hoe voorzichtiger artsen meestal zijn. - uw eigen wensen
Bijvoorbeeld of u nog kinderen wilt
Maar ook of u bang bent voor de operatie of bang bent voor verminking.
Kunt u zelf kiezen?
Als u geen (voorstadium van) kanker heeft, hoeven we uw baarmoeder niet meteen weg te halen.
Neem dus de tijd om na te denken.
Denk goed na over de voordelen en nadelen.
Bespreek met uw arts ook of andere behandelingen mogelijk zijn.
Kiest u voor een baarmoederverwijdering?
Bespreek dan welke manier van opereren u het beste lijkt.
Vooral vrouwen die weinig of niet zelf over de operatie konden beslissen, kunnen emotionele klachten krijgen.
Neem daarom als dat kan de tijd om zelf de juiste behandeling te kiezen.
Hoe gaat de voorbereiding op de operatie?
Preoperatieve spreekuur
Voor de operatie gaat u eerst naar het preoperatieve spreekuur.
Tijdens dit spreekuur verzamelt en noteert de arts uw gegevens die belangrijk zijn voor de operatie.
De arts bespreekt met u ook de voorbereiding op uw operatie.
Bellen door Bureau Opname
Ongeveer 2 dagen voor de opname belt Bureau Opname u.
U hoort dan waar u moet zijn in het ziekenhuis.
De verpleegkundige vertelt u hoe het gaat op de verpleegafdeling.
Heeft u nog vragen over uw operatie? Stel die dan gerust.
Medicijnen
Neem alle medicijnen die u thuis gebruikt mee naar het ziekenhuis. Dat is belangrijk voor uw gezondheid en veiligheid.
Neem de medicijnen mee in de verpakking waarin u ze heeft gekregen.
Gebruikt u bloedverdunners?
Dan bespreekt de arts met u hoeveel dagen voor de operatie u moet stoppen met deze medicijnen.
Heeft u diabetes (suikerziekte) en gebruikt u insuline?
Dan kunnen we u op de ochtend van de operatie via een infuus (slangetje in de arm) glucose geven.
Ook kunnen we een insuline pomp vastmaken aan het infuus.
Zo kunnen we uw bloedsuiker regelen.
Niet eten en drinken
U mag vanaf een tijdje voor de operatie niet meer eten en drinken.
We vertellen u tijdens het preoperatieve spreekuur vanaf welk moment u niet meer mag eten en drinken.
Vanaf het moment van opname in het ziekenhuis mag u ook niet meer roken.
Hoe gaat het op de dag van de opname?
Op de dag van uw opname in het ziekenhuis komen verschillende hulpverleners bij u langs:
- De verpleegkundige voert met u het opnamegesprek en beantwoordt uw vragen.
- Een medewerker van het laboratorium neemt nog een keer bloed af.
- De arts die de operatie doet, komt even kennis maken met u.
Meestal gebeurt dat kort voor de operatie.
U gaat in uw bed naar de voorbereidingskamer.
Deze kamer heet ook de holding.
In de voorbereidingskamer krijgt u meestal het infuus en sommige medicijnen, zoals antibiotica.
Manieren van opereren
Er zijn 3 soorten operaties mogelijk:
- een operatie via de vagina
- een kijkoperatie, met enkele kleine sneetjes in de buik
- een open operatie via een grotere snee in de buik
Hieronder leest u meer over deze operaties.
Operatie via de vagina
Uw arts kiest deze operatie als de baarmoeder niet te groot is en al een beetje in de vagina naar beneden komt.
Bij deze operatie halen we ook de baarmoedermond weg.
Heeft u ook een verzakking van de blaas en/of de endeldarm? Dan kunnen we deze operatie combineren met een operatie aan de voor- of achterwand van de vagina.
Het voordeel van deze operatie is dat u alleen een litteken boven in de vagina krijgt.
Dit litteken ziet u niet.
U krijgt dus geen litteken op de buik.
Meestal herstelt u snel.
Kijkoperatie
Soms is de baarmoeder niet te groot, maar wel te weinig verzakt om de baarmoeder weg te halen via de vagina.
Dan kan een kijkoperatie gebeuren.
Bij deze operatie maakt de arts meestal 4 kleine sneetjes in de buikwand.
Via een sneetje onder of in de navel brengt de arts een kijkbuis in uw buik.
Deze kijkbuis heet een laparoscoop.
Via de andere sneetjes brengt de arts instrumenten in de buik om de baarmoeder los te maken.
Aan het einde van de operatie haalt de arts de baarmoeder weg via de vagina.
Is de baarmoeder te groot om via de vagina weg te halen?
Dan kan de gynaecoloog de baarmoeder in stukjes weghalen of een snee in de onderbuik maken.
Aan het einde van de operatie maakt de arts de sneetjes dicht met hechtingen.
Deze hechtingen lossen vanzelf op.
Open operatie
Bij een open operatie maakt de arts een horizontale of verticale snee.
De horizontale snee komt iets boven het schaambeen.
Meestal is deze snee ongeveer 10 tot 15 centimeter lang.
Dit heet ook een bikinisnede.
Bij een grote baarmoeder of bij kanker van de baarmoeder is soms meer ruimte nodig.
Dan maakt de arts een verticale snee van de navel naar het schaambeen.
Aan het einde van de operatie maakt de arts de snee dicht met hechtingen.
Deze hechtingen lossen vanzelf op.
Hoe kiezen we de manier van opereren?
We stellen u de manier voor waarop we u het beste kunnen opereren. Dit doet uw arts op basis van:
- de grootte van de baarmoeder
- hoeveel de baarmoeder verzakt is
- waarom we u opereren.
De arts kiest een operatie met zo weinig mogelijk risico’s.
De arts wil ook dat de operatie en uw herstel zo goed mogelijk verlopen.
Verwijderen we ook de baarmoederhals?
Bij het verwijderen van de baarmoeder halen we bijna altijd ook de baarmoederhals weg.
De baarmoederhals is het onderste, smalle deel van de baarmoeder.
De baarmoederhals verbindt de baarmoeder met de vagina.
Alleen bij een operatie via de buik kan de baarmoederhals blijven zitten.
Er zijn kleine voor- en nadelen aan het wel of niet verwijderen van de baarmoederhals.
Een voordeel van het verwijderen van de baarmoederhals is dat u geen baarmoederhalskanker meer kunt krijgen.
U hoeft dan ook geen uitstrijkjes meer te laten maken.
Een mogelijk voordeel van het laten zitten van de baarmoederhals is dat de operatie iets korter kan duren.
Voor vrijen en plassen lijkt het niet uit te maken of de baarmoederhals wel of niet is weggehaald.
Onderzoek laat hierin geen verschil zien.
De baarmoedermond is het onderste deel van de baarmoederhals.
Soms ziet de arts tijdens de operatie dat het beter is om de baarmoedermond toch te laten zitten.
Dat kan bijvoorbeeld gebeuren als een vleesboom in de weg zit of als er verklevingen onder in de buik zijn.
Halen we ook de eierstokken en eileiders weg?
Bent u nog niet in de overgang en zien de eierstokken er normaal uit tijdens de operatie?
Dan is er geen reden om ook de eierstokken weg te halen.
Als we de eierstokken weghalen, komt u direct na de operatie in de overgang.
Daarom laten we de eierstokken meestal zitten als u nog niet in de overgang bent.
Over het weghalen van de eierstokken na de overgang denken artsen verschillend.
De meeste artsen adviseren om de eierstokken te laten zitten.
De eierstokken maken dan nog kleine beetjes hormoon aan, zoals testosteron.
Deze hormonen helpen onder andere om zin te krijgen in vrijen.
Andere artsen stellen juist voor om de eierstokken weg te halen.
Zo wordt de kans op kanker kleiner.
Komt eierstokkanker of borstkanker vaker dan normaal voor in uw familie?
Dan kan uw kans op eierstokkanker groter zijn.
Bespreek dit voor de operatie met uw gynaecoloog.
Soms ziet de arts pas tijdens de operatie een afwijking aan 1 of allebei de eierstokken.
Als 1 eierstok afwijkend is, haalt de gynaecoloog alleen die eierstok weg.
Als beide eierstokken afwijkend zijn, probeert de gynaecoloog van minstens 1 eierstok zoveel mogelijk te bewaren.
Zo probeert de arts te voorkomen dat u te vroeg in de overgang komt.
Wel is het advies om altijd de eileiders weg te halen als dat technisch mogelijk is.
Onderzoek laat zien dat de kans op eierstokkanker later dan kleiner wordt.
Dit heeft geen invloed op de hormonen.
We kunnen de eileiders en of eierstokken weghalen via een kijkoperatie of via de buikwand.
Halen we de baarmoeder via de vagina weg? Dan is het moeilijker om ook de eierstokken weg te halen.
Medische problemen bij verwijderen van de baarmoeder
Bij elke operatie nemen we veel maatregelen om de kans op medische problemen (complicaties) kleiner te maken.
Toch heeft elke operatie risico’s.
Risico’s bij deze operatie zijn:
- Bij de operatie kunnen bloedingen optreden.
Er is altijd kans op een ernstige bloeding, maar dat komt bijna nooit voor.
Als dat nodig is, krijgt u een bloedtransfusie.
U krijgt dan bloed via een infuus
Wilt u geen bloedtransfusie? Vertel dit dan op tijd aan uw arts. - Tijdens de operatie kunnen per ongeluk organen beschadigd raken.
Bijvoorbeeld de darm, blaas of urineleider.
De urineleider vervoert urine (plas) van de nier naar de blaas.
Raken organen beschadigd? Dan herstellen we dit direct tijdens de operatie. - Soms ontstaat er later nog een nabloeding.
Dat komt bijna nooit voor.
Bij een nabloeding kan een nieuwe operatie nodig zijn. - Vaak komt er wat bloederige afscheiding uit de vagina.
Dat kan enkele dagen tot een paar weken duren. - Na een baarmoederverwijdering kunnen soms problemen met plassen ontstaan.
U kunt bijvoorbeeld moeite hebben om uw urine op te houden.
Dat komt doordat de arts de blaas tijdens de operatie losmaakt van de baarmoeder.
Deze problemen met plassen gaan bijna altijd vanzelf over. - De operatiewond kan ontstoken raken.
De wond kan dan roder, warmer en dikker worden. Ook kan de wond dan meer pijn doen.
Vaak kunnen we deze problemen voorkomen door de wond goed schoon te houden tijdens en na de operatie.
U krijgt voor de operatie ook antibiotica via het infuus om dit risico kleiner te maken. - Er is een iets grotere kans op een longontsteking.
Bij een ontsteking schrijven we u antibiotica voor. - Er is een risico op trombose.
Bij trombose ontstaan bloedstolsels in uw bloedvaten.
Deze bloedstolsels kunnen bloedvaten verstoppen.
Om die kans kleiner te maken, krijgt u in het ziekenhuis elke dag een spuitje met het bloedverdunnende medicijn Fraxiparine.
Krijgt u de operatie vanwege kanker? Dan kan uw arts bloedverdunners voor 4 weken voorschrijven.
U krijgt daar dan extra informatie over.
Hoe gaat het na de baarmoederverwijdering?
Na de operatie gaat u eerst naar de verkoeverkamer.
Dat heet ook de uitslaapkamer.
De arts belt met uw contactpersoon om te vertellen hoe de operatie is gegaan.
Na een tijdje op de uitslaapkamer gaat u naar de verpleegafdeling.
Soms heeft u dan nog een slangetje in uw blaas.
Dit heet een blaaskatheter.
Gaat uw herstel goed en snel?
Dan mag u weer naar huis.
Na een operatie via de vagina of een kijkoperatie blijft u meestal 1 nacht.
Na een open operatie blijft u gemiddeld 2 tot 4 nachten.
Uw buikwand en buikorganen moeten thuis verder genezen van de operatie.
Dit duurt ongeveer 6 weken.
Adviezen voor thuis na het weghalen van de baarmoeder
U heeft een grote operatie gehad en uw lichaam heeft tijd nodig om te herstellen.
Uw arts bespreekt met u wat u wel en nog niet mag doen.
In de tijd na de operatie is het vooral belangrijk dat u goed luistert naar uw lichaam.
Dan merkt u vanzelf wat u wel en niet kunt.
Om de kans op medische problemen kleiner te maken, geven wij u deze adviezen:
- Doe de eerste 6 tot 8 weken na thuiskomst geen zwaar werk.
Denk aan zware boodschappen dragen of huishoudelijk werk.
Sport in deze periode ook niet. - Heb de eerste 12 weken na de operatie geen seks.
Zo kan de bovenkant van de vagina goed genezen. - Drink weinig alcohol: maximaal 1 glas per dag.
- Rook niet na de operatie.
Rook ook niet in de weken voor de operatie.
Controleafspraak in het ziekenhuis
Als u naar huis gaat, krijgt u recepten voor medicijnen mee als dat nodig is.
We maken ook controleafspraken voor u in het ziekenhuis.
De arts bekijkt de wond tijdens deze afspraken.
De arts kijkt ook hoe het met u gaat.
Het weefsel dat we hebben weggehaald tijdens de operatie, onderzoeken we in het laboratorium.
Tijdens de controleafspraken bespreken we de uitslag van het onderzoek met u.
Wanneer belt u met het ziekenhuis?
We geven u een brief met telefoonnummers mee als u naar huis gaat.
Bel in ieder geval in deze situaties:
- bij buikpijn die blijft of erger wordt
- bij bloedverlies dat blijft of erger wordt
- bij plotselinge koorts boven 38,5 graden.