Diagnostische ureterorenoscopie (URS)
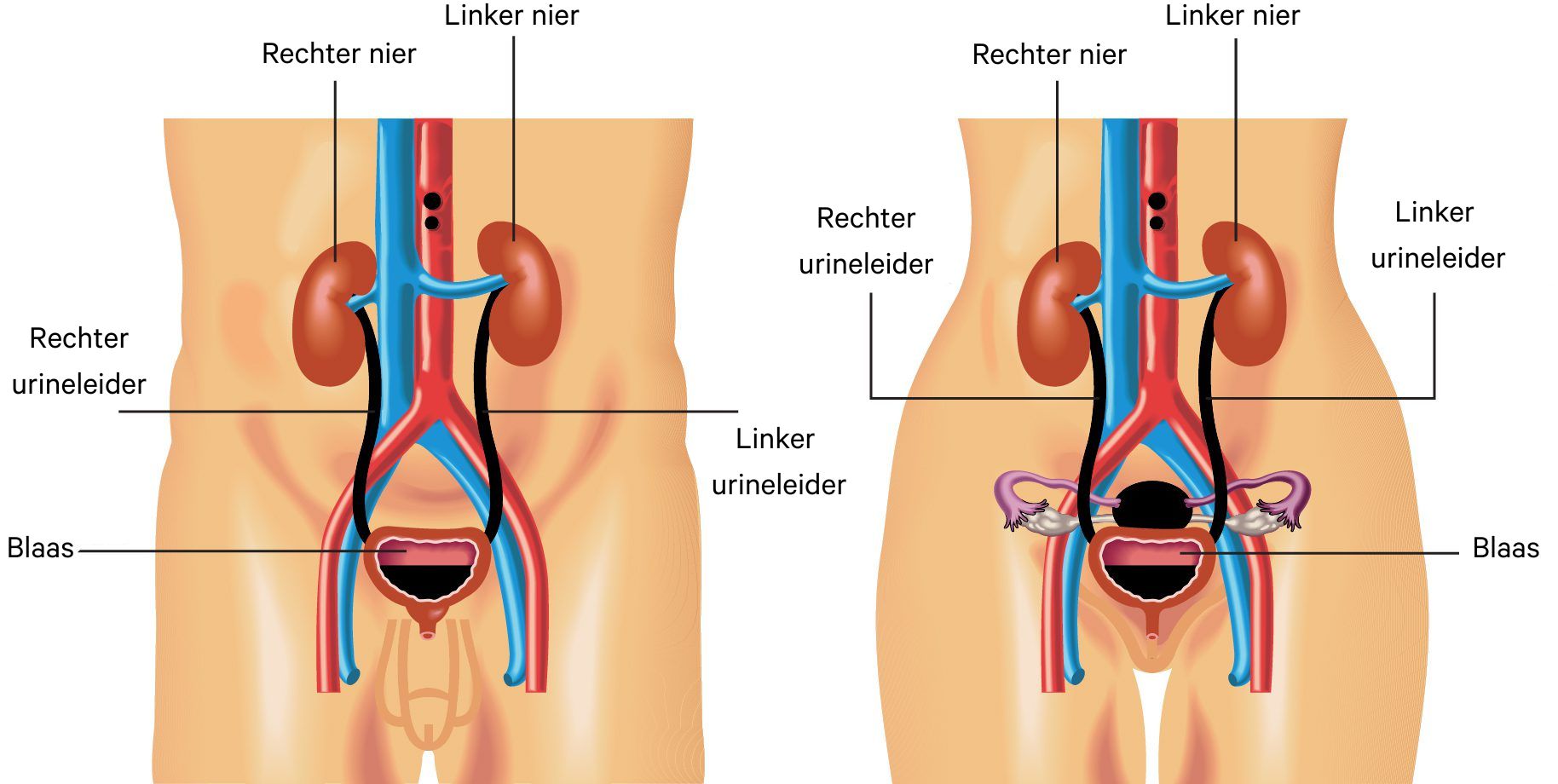
Binnenkort komt u naar het ziekenhuis voor een onderzoek van de urineleider. Dit heet een diagnostische ureterorenoscopie (URS). Door de urineleider gaat de urine (plas) van de nier naar de blaas. Bij deze ingreep kijkt de uroloog of er afwijkingen of een tumor in de urineleider of het nierbekken zitten.
In deze folder leest u:
• Hoe de diagnostische urs gaat
• Hoe u zich voorbereidt
• Wat u kunt verwachten tijdens en na de behandeling
Specialismen en team
Afspraak en contact
Vragen of aanvragen van herhaalrecepten via E-consult in patientenportaal mijnHMC
Ook kunt u ma t/m vr contact opnemen met de polikliniek Urologie
Overzicht telefoonnummers Urologie
Bent u onder behandeling en heeft u vragen?
Uw vragen kunt u stellen via E-consult in het patientenportaal mijnHMC.
Houd uw DigiD code gereed.
Ook kunt u van maandag tot en met vrijdag contact opnemen.
Polikliniek Urologie
HMC Antoniushove
HMC Bronovo
HMC Westeinde
088 979 41 44
ma t/m vr van 08.00 – 16.30 uur
Na 16.30 uur en in het weekend kunt u bellen naar de Spoedeisende Hulp.
Continentieverpleegkundigen
HMC Antoniushove
HMC Bronovo
HMC Westeinde
088 979 60 24
ma t/m vr van 08.30 – 16.00 uur
email: bekkenbodem@haaglandenmc.nl
Casemanager oncologie
HMC Antoniushove
HMC Bronovo
HMC Westeinde
088 979 81 70
telefonisch spreekuur ma t/m do van 09.00 – 16.00 uur.
Krijgt u geen gehoor? Spreek dan de voicemail in.
Locatie
HMC Antoniushove
AdresBurg. Banninglaan 1
2262 BA Leidschendam
begane grond, route blauw
Ankers
Over diagnostische ureterorenoscopie (URS)
Binnenkort komt u naar het ziekenhuis voor een onderzoek van de urineleider. Dit heet een diagnostische ureterorenoscopie. Door de urineleider gaat de urine (plas) van de nier naar de blaas. Bij deze ingreep kijkt de uroloog of er afwijkingen of een tumor in de urineleider of het nierbekken zitten.
In deze folder leest u:
- Hoe de diagnostische urs gaat
- Hoe u zich voorbereidt
- Wat u kunt verwachten tijdens en na de behandeling
Belangrijk om te weten:
|
Wat is een diagnostische ureterorenoscopie?
Een diagnostische ureterorenoscopie is een onderzoek waarbij de arts in de urinewegen kijkt.
De arts gebruikt hiervoor een dun kijkbuisje met een camera. Dit buisje gaat via de plasbuis en de blaas naar de urineleider (ureter) en soms tot in de nier.
Hoe gaat de voorbereiding op de diagnostische ureterorenoscopie?
Preoperatief spreekuur
Voor de ingreep gaat u eerst naar het preoperatief spreekuur (POS). Het opnamebureau belt u thuis om een afspraak te maken.
Tijdens dit spreekuur:
- Bespreekt de anesthesioloog met u welke ziektes en behandelingen u eerder heeft gehad. De anesthesioloog is een arts die is gespecialiseerd in verdoving en pijnbestrijding.
- Neemt de anesthesioloog de medicijnen die u gebruikt met u door.
- Doet de anesthesioloog een kort lichamelijk onderzoek.
- Doen we extra onderzoek, als dat nodig is. Bijvoorbeeld een bloedonderzoek, een hartfilmpje (cardiogram) of een longfoto.
- Krijgt u uitleg over de mogelijkheden voor verdoving (anesthesie).
Eten en drinken
U mag vanaf een tijdje voor de ingreep niet eten en drinken. De anesthesioloog bespreekt met u vanaf hoe laat u niet meer mag eten en drinken.
Medicijnen
Gebruikt u bloedverdunners? De uroloog bespreekt met u hoeveel dagen voor de ingreep u hiermee moet stoppen. De uroloog is een arts die ziekten behandelt van de urinewegen en de mannelijke geslachtsorganen.
Hebben we nog niet met u besproken wanneer u moet stoppen met de bloedverdunners? Of heeft u vragen? Neem dan contact op met de polikliniek Urologie.
Neem alle medicijnen die u gebruikt mee naar het ziekenhuis.
Hoe gaat de opname?
Meestal komt u op de dag van de ingreep naar het ziekenhuis. De polikliniek Urologie laat u weten waar en hoe laat u zich moet melden.
Op de verpleegafdeling zal de verpleegkundige u uitleggen wat er gaat gebeuren. Wanneer u aan de beurt bent voor de ingreep, brengt de verpleegkundige u in uw bed naar de voorbereidingskamer.
Hoe gaat de diagnostische ureterorenoscopie?
- U ligt op uw rug met uw benen in beensteunen.
We brengen u onder narcose. Door deze verdoving slaapt u tijdens de ingreep. - Als u slaapt, brengt de uroloog een dun hol buisje (ureterorenoscoop) via uw plasbuis naar uw blaas.
Daarna gaat het buisje verder in de urineleider en soms ook in het nierbekken. De uroloog gebruikt spoelvloeistof om goed te kunnen kijken in uw urineleider en nierbekken. - De uroloog kijkt of er afwijkingen zijn in de urineleider of het nierbekken.
Ziet de uroloog een verdachte afwijking? Dan neemt hij/zij een klein stukje weefsel (biopt) af. Dit weefsel kunnen we dan later onderzoeken. - Als het kan, haalt de uroloog een kleine afwijking meteen weg. Dit gebeurt met een laserbehandeling (lasercoagulatie).
- Tijdens de ingreep maakt de arts meestal röntgenfoto’s. Soms gebruiken we contrastvloeistof, zodat de uroloog de urineleider en het nierbekken beter kan zien.
- Na de ingreep krijgt u soms een dun slangetje in de urineleider: een dubbel J katheter. Dit slangetje helpt om de urine goed af te voeren en vermindert de kans op pijn en stuwing. Stuwing betekent dat de urine niet goed kan doorstromen.
Soms krijgt u een blaaskatheter. Dit is een slangetje in uw blaas om urine af te voeren. U kunt een blaaskatheter en een dubbel J katheter krijgen, 1 van beide of helemaal geen katheter. - Soms is de urineleider te smal om de afwijking goed te bereiken. Dan krijgt u eerst tijdelijk een dubbel J katheter. De arts doet de ingreep dan later opnieuw.
- De ingreep duurt ongeveer 30 tot 60 minuten.
Hoe gaat het na de ingreep?
Na de ingreep gaat u naar de uitslaapkamer. Hier controleren we uw hartslag en bloeddruk. Ook kijken we of er nog nabloedingen zijn.
Is alles goed? Dan brengen we u terug naar de verpleegafdeling.
Heeft u pijn? Dan kunt u de verpleegkundige om pijnstilling vragen.
De uroloog bespreekt met u wanneer de blaaskatheter en/of dubbel-J-katheter eruit mag. U mag naar huis als u genoeg bent hersteld en zelf kunt plassen. Dit is meestal op de dag van de ingreep of 1 dag later.
Informatie voor thuis
Na de ingreep kan er tijdelijk bloed in uw urine zitten. Dit is normaal en wordt meestal binnen een paar dagen minder.
U kunt ook een branderig gevoel hebben bij het plassen of vaker moeten plassen.
Pijn in de zij of onderbuik is iets anders waar u last van kunt hebben.
Deze klachten kunnen samenhangen met de dubbel J katheter, als u die heeft.
De klachten gaan dan meestal weg zodra we de katheter hebben weggehaald.
Het is belangrijk dat u goed drinkt na de ingreep: 2 tot 2,5 liter per dag. Dit helpt om de urineleider goed door te spoelen.
Wat zijn complicaties (medische problemen) na een diagnostische ureterorenoscopie?
- Na een ingreep kunt u soms last krijgen van een nabloeding of trombose.
Bij trombose ontstaat een bloedstolsel in een bloedvat. Daardoor kan het bloed niet goed meer doorstromen. - Soms raakt de wand van de urineleider beschadigd. Dan kan de arts tijdelijk een dubbel J katheter plaatsen. Daardoor kan de wand van de urineleider genezen.
- U kunt een urineweginfectie krijgen. Om dat te voorkomen krijgt u vlak voor de ingreep medicijnen (antibiotica).
- U kunt stuwing of pijn in de nier krijgen. Bij stuwing kan urine niet goed uit de nier wegstromen. De urine blijft dan in de nier zitten.
Stuwing in de nier kan bijvoorbeeld ontstaan door zwelling van de urineleider.
Wanneer moet u een arts bellen?
Bel als u na de ingreep 1 van deze klachten heeft:
- koorts hoger dan 38,5º C
- erge pijn of hevige krampen (koliekaanvallen), ook als u pijnstillers heeft genomen
- branderige pijn bij het plassen die 3 dagen na de ingreep nog niet weg is
- u kunt niet plassen
Overdag belt u de polikliniek Urologie. ’s Nachts en in het weekend belt u de Spoedeisende Hulp (SEH).
U vindt de telefoonnummers hieronder.
Wanneer krijgt u de uitslag van het biopt?
Tijdens de ingreep neemt de uroloog vaak een klein stukje weefsel (biopt) weg. Dit onderzoeken we in het laboratorium. De uroloog bespreekt de uitslag met u tijdens de afspraak op de polikliniek na de ingreep. Ook hoort u het van de arts als er nog een behandeling nodig is.
Omdat het biopt klein is, kan het moeilijk zijn om precies te bepalen wat de afwijking is. Het kan daardoor gebeuren dat de uitslag niet helemaal duidelijk is. Soms is dan extra onderzoek of een nieuwe ingreep nodig. Dit zullen we dan bespreken met u.
Wat moet u doen als u niet kunt komen?
Kunt u niet naar uw afspraak komen? Bel dan zo snel mogelijk en minstens 24 uur van tevoren naar de polikliniek Urologie. Dan kan iemand anders uw plek krijgen.
Zegt u niet op tijd af? Dan moet u betalen voor de afspraak.
Vragen en contact
Heeft u nog vragen? Kijkt u dan op www.allesoverurologie.nl.
Uw vragen kunt u stellen via een e-consult in het patiëntenportaal mijnHMC.
Bij dringende vragen of medische problemen kunt u bellen met de polikliniek Urologie: 088 979 41 44
Bij spoed buiten kantooruren belt u de Spoedeisende Hulp van HMC Westeinde: 088 979 23 80.