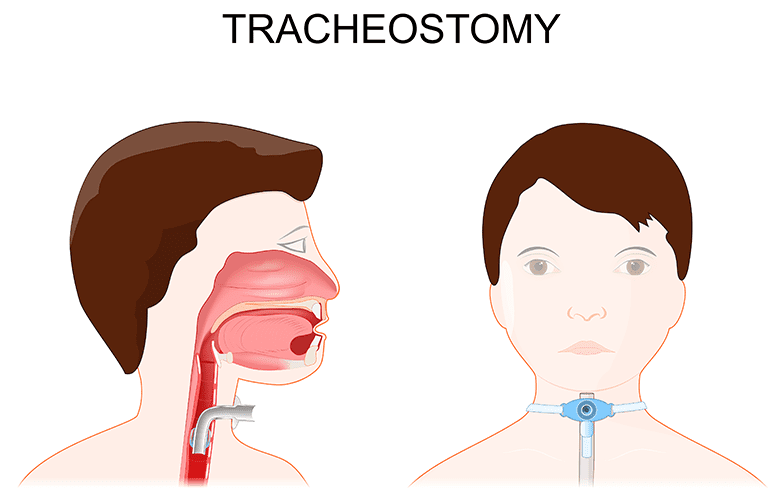
Tracheostoma en tracheacanule op de IC
Soms is een patiënt te zwak om helemaal zelf te ademen. Dan kan een buisje in de luchtpijp nodig zijn. Dit buisje heet een tracheacanule. Om dit buisje in te brengen, maken we een sneetje in de luchtpijp. Dat sneetje heet een tracheostoma.
Specialismen en team
Afspraak en contact
HMC Antoniushove
088 979 44 27
HMC Westeinde
088 979 21 19
Bel liever niet:
- tussen 07.30 – 08.00 uur
- tussen 15.00 – 15.30 uur
- tussen 23.00 – 23.30 uur
Er is dan overdracht door de verpleegkundigen.
Locatie
HMC Antoniushove
AdresBurg. Banninglaan 1
2262 BA Leidschendam
1e etage, liftblok blauw
Ankers
Over tracheostoma en tracheacanule op de IC
Als een patiënt langer beademing nodig heeft, kan de arts kiezen voor een tracheostoma en tracheacanule. Bij een tracheostoma maakt de arts een sneetje in de luchtpijp. Daar plaatst de arts een hol buisje in, dat heet een tracheacanule. Door dit buisje kan de patiënt ademhalen. Dat kan met hulp van een beademingsmachine of helemaal zelf.
Wat is een tracheotomie?
De ingreep om het buisje te plaatsen heet een tracheotomie. Deze operatie gebeurt soms op de Intensive Care, soms op een operatiekamer. De ingreep duurt ongeveer 1 uur. De patiënt slaapt tijdens de operatie.
Wat is een tracheacanule?
Een tracheacanule is een kort buisje in de luchtpijp.
Het buisje bestaat uit 2 delen: een buitenkant en een binnenkant.
De binnenkant halen we er vaak uit om deze schoon te maken.
Waarom een tracheacanule?
De tracheacanule heeft een paar voordelen vergeleken met een beademingsbuisje via de mond:
- De patiënt kan slijm uit de longen makkelijker ophoesten, waarna we het kunnen wegzuigen.
- De patiënt kan sneller leren om weer zelf te ademen.
We kunnen de beademingsmachine loskoppelen van het buisje, zodat de patiënt kan oefenen met zelf ademhalen. - We kunnen de mond van de patiënt beter verzorgen. Bijvoorbeeld de tanden poetsen en de lippen en mond beschermen tegen uitdroging.
- Soms kan de patiënt met de mond woorden vormen die u of wij kunnen liplezen.
- Een buisje in de mond kan vervelend voelen. Vaak moeten we de patiënt dan ook medicijnen geven tegen de pijn. Of medicijnen geven die de patiënt slaperig maken. Bij een tracheacanule is dit niet nodig.
Kan de patiënt praten met een tracheacanule?
Met een tracheacanule kan de patiënt nog steeds niet ‘echt’ praten.
Soms kan de patiënt praten met een speciaal buisje (spreekcanule) of een klepje (spreekklep).
Dit kan alleen als de patiënt niet meer aan de beademingsmachine ligt.
Op deze manier praten kost veel energie.
Kan de patiënt eten en drinken met een tracheacanule?
Met een tracheacanule mag de patiënt nog niet normaal eten of drinken. De patiënt krijgt eten en drinken via een slangetje in de neus of mond. Dit slangetje gaat naar de maag.
Wie verzorgt de tracheostoma en tracheacanule?
De verpleegkundige verzorgt het buisje en het sneetje in de hals regelmatig. Zo blijft het buisje goed open.
Wanneer gaat de tracheacanule weg?
Het is belangrijk dat het buisje in de hals blijft en niet weggehaald wordt voordat de patiënt daaraan toe is. Daarom zit het buisje met een bandje vast.
Als het buisje niet meer nodig is, halen we het eruit. Het gaatje in de hals plakken we goed af.
Dat geneest vanzelf.
Vragen over de tracheostoma en tracheacanule?
Heeft u vragen?
Stel ze gerust aan een verpleegkundige.
U mag ook vragen stellen aan de arts tijdens het familiegesprek.